2017년 불가능에 도전했던 신경계질환 뭐 있나 열어보니…
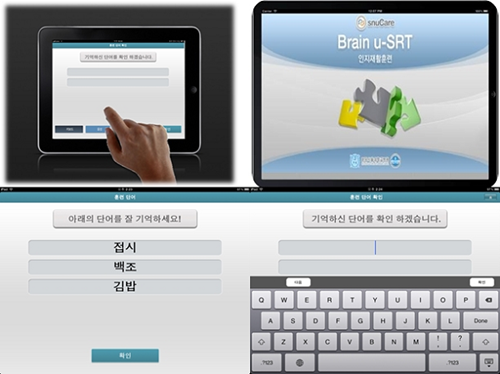
연구팀이 총 50명의 경도인지장애 환자를 대상으로 주 2회 4시간씩 총 4주간 프로그램을 시행한 결과, 프로그램을 진행한 치료군은 평소대로 생활한 대조군에 비해 기억력이 크게 호전됐다.
줄기세포 치료로 파킨슨병 환자에 희망
중·일 연구진은 줄기세포를 이용한 파킨슨병 치료 가능성을 재차 입증해 파킨슨병 환자에게 희망을 안겼다.

일본 교토대학 Jun Takahashi 교수팀은 역분화줄기세포를 활용했다. 파킨슨병 유사질환을 앓는 원숭이들에게 iPS 세포를 이식했더니 증상이 개선됐고 부작용도 없었다.
유도만능줄기세포라고도 불리는 역분화줄기세포는 성인의 피부나 혈액 등 이미 어른이 된 자기 자신의 세포를 거꾸로 되돌려 미분화 상태의 세포로 역분화시켜서 어떤 세포로도 분화할 수 있는 전분화능을 갖게 된 세포를 말한다.
중국 연구진은 인간 배아줄기세포를 활용한 치료의 효능 및 안전성을 시험 중이다. 중국 정저우대학 Pei Xuetao 교수팀이 주도하는 이번 연구는 2015년 중국에서 새롭게 마련된 배아줄기세포 치료 연구 규제 하에 이뤄지는 첫 번째 연구다.
중국 당국 임상 조건을 모두 충족한 Xuetao 교수팀은 배아줄기세포에서 유래한 뉴런 전구세포(neuronal precursor cell)를 파킨슨병 환자 뇌에 주입할 계획이다
연구팀은 과거 원숭이를 이용한 동물실험에서 절반의 치료 성공을 보였다.
파킨슨병 증상을 동반한 원숭이 16마리에게 줄기세포를 도파민 신경세포로 다시 만들어 주입했다. 그 결과 초기에는 원숭이 16마리 중 15마리에서 증상 개선도가 전혀 없었지만, 1년이 지난 후 이들 원숭이의 뇌를 다시 검사했더니, 도파민 신경세포가 사멸되지 않고 생존해 증상 역시 절반 가까이 완화됐음을 확인했다.
급성 뇌졸중 치료, NOAC 효능 띄우고 부작용 잠재워
뇌졸중 치료에서 NOAC의 효능은 단연 눈에 돋보였다. 올 한 해 발표된 연구결과에서 NOAC이 와파린 대비 비슷한 투여 효과를 냈으며, 논란이 됐던 출혈 위험도 크게 높지 않았기 때문이다.
인제의대 홍근식 교수(일산백병원 신경과, 대한뇌졸중학회 학술이사) 외 국내 다수 연구진은 Triple Axel 연구를 통해 심방세동으로 인한 급성 허혈성 뇌졸중 환자에서 초기 리바록사반의 투여 효과가 와파린과 큰 차이가 없다는 결론을 냈다.
결과를 보면 심방세동으로 인한 경증 급성 허혈성 뇌졸중 진단을 받은 180여 명에게 5일 이내(평균 2일 이내) 리바록사반을 투여한 결과 뇌출혈 발생률을 절반 가까이 낮췄다.
세부적으로 보면 △새로운 허혈성 병변(NIL) 발생률은 리바록사반군 29.5%(28명) 와파린군 35.6%(31명)였으며 △새로운 고혈압성 뇌내출혈(ICH) 발생률은 리바록사반군 31.6%(30명) 와파린군 28.7%(25명)로 집계됐다.
연세의대 권일 교수팀은 뇌경색 환자에서 NOAC이 출혈 위험을 일으키지 않는다는 사실을 입증했다. 뇌경색 환자에서 다비가트란이 와파린과 비교했을 때 출혈을 일으키지 않아 안전하다는 것이다.
연구팀은 실험용 쥐 62마리를 대상으로 일주일 동안 와파린 0.2mg 또는 다비가트란 20mg을 투여한 뒤 MRI로 이들의 뇌를 촬영해 출혈성 변화를 살펴봤다.
최종결과 사망률은 와파린군에서 가장 높았고, 출혈성 변화 역시 와파린이 다비가트란 대비 높았다. 다비가트란은 통계학적으로 대조군과 사망률 및 출혈성 변화 측면에서 큰 차이가 없었다.
아울러 뇌경색 발생 이후 23시간까지 생존한 와파린군에서는 뇌경색 이후 자연적으로 또는 치료 중에 나타날 수 있는 출혈성 변환(hemorrhagic transformation)이 동반됐다.

