2014 캐나다신장학회 투석 가이드라인 업데이트
캐나다신장학회(CSN)가 만성신질환 환자의 투석 시작시기에 대한 새로운 가이드라인을 발표했다.
가능한 투석 시작을 늦추라는 것이 개정사항의 주요 핵심이다. 구체적으로는 추정사구체여과율(eGFR)이 15mL/min/1.73㎡ 미만으로 떨어지면 신장내과 전문의에 의한 모니터링 강화가 필요하고 eGFR<6mL/min/1.73㎡에 도달하거나 '임상적 악화'가 발생할 경우 투석을 시작하도록 권고했다(권고수준 강; 권고수준 중). '임상적 악화'란 요독증을 포함해 체액과다, 불응성 고칼륨혈증 또는 산혈증과 같이 투석을 통한 교정이 필요한 상태로 정의했다.
이번 개정안은 환자의 '삶의 질'에 높은 가치를 뒀다는 점에서 눈길을 끈다. 투석시기를 앞당김으로써 환자의 시간·재정적 부담을 줄이고 자원 활용의 효율성을 강조했다. 임상증상이 없다면 혈청 알부민, 체내질소, eGFR과 같은 대리표지자의 수치상 변화에는 의미를 두지 않았다. GRADE(Grading of Recommendations, Assessment, Development and Evaluation) 프로파일에 근거해 '조기투석이 지연투석에 비해 환자의 중요한 아웃컴을 개선시키는가'에 초점을 맞췄다.
가이드라인 제정위원장을 맡고 있는 온타리오 웨스턴의대 Louise Moist 교수는 성명서를 통해 "사망률, 삶의 질 또는 입원율에 있어 조기투석으로 인한 임상적 혜택의 근거를 발견하지 못했다"면서 "투석 시작시기를 늦춤으로써 환자와 건강관리체계의 부담을 줄일 수 있다"고 언급했다.
개정 가이드라인은 만성신질환 환자에서 조기투석(intent-to-start-early)과 지연투석(intent-to-defer) 요법을 비교·평가한 23개 연구와 문헌고찰을 근간으로 했다. 전통적으로 투석 시작시기는 요독증 증상 발현과 생화학적 지표에 의해 결정됐는데, 지난 몇년 간 GFR 수치가 비교적 높은 상태에서 투석을 시작하는 환자 비율이 증가하는 추세를 보였다.
조기투석 혜택 발견 못해 "삶의 질만 낮아져"
구체적 수치는 가이드라인마다 차이가 있지만 대체적으로 eGFR 기준을 10~15mL/min/1.73㎡로 제시했다. 이와 관련해 투석 시작시기와 환자의 아웃컴에 관한 연구가 여러 차례 진행됐는데, 가장 영향력 있는 연구는 2010년 발표됐던 IDEAL(The Initiating Dialysis Early and Late) 연구다. 이 연구는 결론에서 조기투석요법이 지연투석요법에 비해 생존율, 삶의 질, 입원율을 유의하게 개선하지 못했다고 밝혔다(N Eng J Med 2010;363:609-619).
2000년 7월과 2008년 11월까지 오스트레일리아와 뉴질랜드 32개 기관에서 18세 이상 5기 만성신질환 환자 828명(평균 연령 60.4세; 남성 542명; 당뇨병 동반 355명)을 선정했다. eGFR 값을 기준으로 10.0~14.0mL/min/1.73㎡에 해당하면 조기투석군(N=404), 5.0~7.0mL/min/1.73㎡면 지연투석군(N=424)으로 배정했다. 1차 종료점은 모든 원인으로 인한 사망으로 정의했고, 그 외 심혈관사건, 감염, 투석 관련 합병증 발생률도 함께 평가했다.
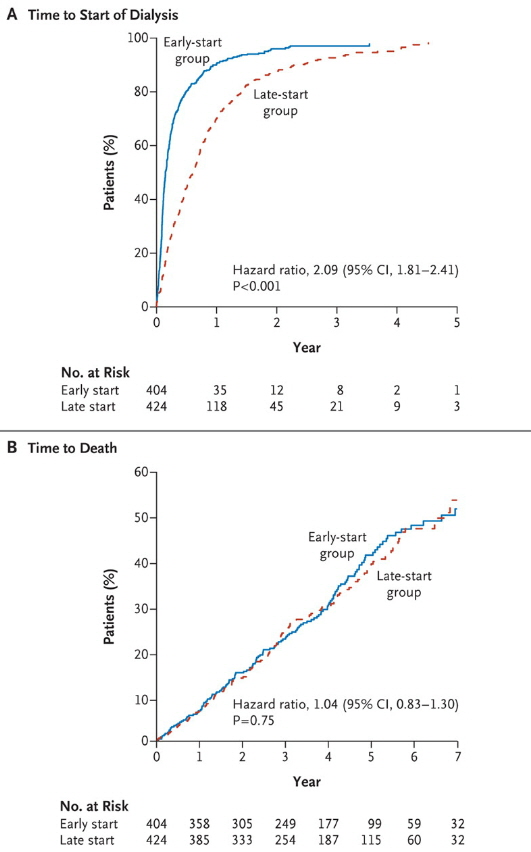
연구기간 중 약물요법은 두 군간 차이가 없었고, 증상에 따라 조기투석군 75명(18.6%)에서 eGFR≤10.0mL/min일 때, 지연투석군 322명(75.9%)에서 eGFR≥7.0mL/min일 때 투석을 허용했다. 평균 3.59년의 추적관찰 기간동안 조기투석군 404명 중 152명(37.6%), 지연투석군 424명 중 155명(36.6%)이 사망했다. 조기투석은 지연투석과 비교해 생존율 개선에 유의한 혜택을 보이지 않았다(HR, 1.04; 95% CI, 0.83-1.30; p=0.75). 이는 하위군 분석에서도 마찬가지였고 심혈관사건, 감염, 투석 합병증과 같은 이상반응 발생률도 투석 시작시기에 영향을 받지 않는 것으로 나타났다.
메타분석에서도 진행성 만성신질환 환자에서 투석 시작시점의 eGFR이 높을수록 사망 위험 증가와 연관성을 보였다(Am J Kidney Dis 2012;59:829-40).
시작시기 eGFR 기준보다 환자별 맞춤 전략 필요
타깃 eGFR 설정 기준에 대해서는 다소 이견이 있지만 조기투석이 바람직하지 않다는 데 대해서는 전반적으로 동의하는 분위기다.
미국신장학회(ASN) 투석자문위원장을 맡고 있는 워싱턴의대 Rajnish Mehrotra 교수는 "만성신질환 환자들에게 비가역적 손상을 입혀서는 안 된다"면서 맹목적인 신대체요법의 조기시행을 경계했다. 그는 "투석 시작시기를 eGFR 수치로 일반화시키지 말고 환자 개인별 맞춤전략이 필요하다"고 주장했다.
이러한 주장은 지난 2008년 발표된 CSN 가이드라인과 2012년 유럽신장학회-유럽투석이식협회(ERA-EDTA) 가이드라인과도 일맥상통한다. 이들 가이드라인에서는 관련 합병증이 없는 만성신질환 환자에서 크레아티닌 기반 eGFR 수치만으로 투석 시작을 결정해서는 안 된다고 권고한 바 있다(J Am Soc Nephrol 1999;10 Suppl 13:S289-91).
다만 미국 국립신장재단(NKF)의 KDQOI(Kidney Disease Quality Outcomes Initiative) 가이드라인에서는 신대체요법의 시작 기준을 eGFR<15.0mL/min/1.73㎡로 설정하고 있어 차이를 보인다.
이에 대해 NKF 과학협력이사를 맡고 있는 Kerry Willis 교수는 "KDQOI 가이드라인도 현재 개정작업을 진행 중"이라면서 "캐나다 가이드라인과 비슷한 결론에 도달할 것으로 예상되고 특정 eGFR 타깃을 강조하지는 않을 것으로 보인다"고 밝혀 투석요법에서도 환자별 맞춤전략이 강화될 것임을 예견했다.
조기투석에 비해 지연투석요법이 강력한 임상적 혜택을 입증하지는 못했지만 환자와 건강관리체계의 부담을 줄일 수 있다는 점에서 이번 개정안은 충분히 매력적이다. 다만 요독증을 포함해 기타 합병증 발생에 대한 모니터링 강화와 eGFR≤6.0mL/min/1.73㎡인 환자에서는 특별한 주의를 요한다.
국내 임상에서도 투석요법에 변화가 있을지 주목된다.