“글루코코르티코이드, 티아지드계 이뇨제, 일부 HIV 약물, 2세대 항정신병제도”

미국당뇨병학회(ADA)는 올해도 어김없이 당뇨병 관리 가이드라인을 업데이트 했다. 당뇨병을 어떻게 예방·진단·치료하고, 혈당을 비롯한 심혈관질환 위험인자 조절로 당뇨병 환자의 미세혈관(신장병증, 신경병증, 망막병증, 족부질환) 또는 대혈관합병증(심혈관질환)을 예방할 수 있는 방법을 모색하는 것이다. ADA는 지난해 가이드라인부터 진단·분류 섹션의 제목을 달리하고 있다. 해당 섹션의 제목은 ‘Diagnosis and Classification of Diabetes ‘로 명시하고 있다, 2023년까지 ‘Classification and Diagnosis of Diabetes ‘라고 쓰던 것에서 진단(diagnosis)과 분류(classification)의 위치를 서로 바꾼 것이다. ADA 측은 이와 관련해 “임상진료의 현실적인 측면을 고려한 결정”이라며 “일례로 임상현장에서는 당뇨병의 분류에 앞서 진단이 먼저 이뤄진다”고 설명했다.
A1C → 공복혈당 → 식후혈당
당뇨병을 진단하는데 사용하는 기준으로는 예년과 같이 △당화혈색소(A1C) △공복혈장혈당(Fasting Plasma Glucose, FPG) △식후혈당(2-h Plasma Glucose during a 75-g Oral Glucose Tolerance Test, 2-h PG)을 대표적으로 제시하고 있다.
2025년 가이드라인에서도 당뇨병 진단은 “A1C 또는 혈장혈당(plasma glucose) 기준인 FPG, 2-h PG에 근거한다”고 권고한 것이다.
다만 2023년판에서는 당뇨병 진단지표의 기분이 FPG → 2-h PG → A1C 순으로 제시됐던 것이 2024년부터는 A1C가 가장 앞자리에 위치하는 식으로 바뀌었으며, 이는 올해도 차이가 없다.
즉 당뇨병 진단 시 근거로 삼을 기준지표의 우선 순위와 관련해 A1C에 무게를 실었다고 볼 수 있다.
물론 혈당조절 모니터링 섹션에서는 주요지표로 A1C와 함께 연속혈당측정(CGM)의 메트릭스인 TIR(time in range)도 명시돼 있다.
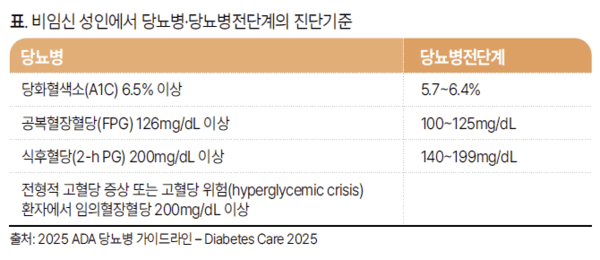
당뇨병 진단기준
ADA는 이에 근거해 △A1C ≥ 6.5% △FPG ≥ 126mg/dL △2-h PG ≥ 200mg/dL인 경우에 해당하면 당뇨병으로 진단할 수 있도록 했다.
또한 전형적 고혈당 증상(다뇨, 다음, 설명되지 않는 체중감소 등) 또는 고혈당 위험(hyperglycemic crisis) 환자에서 임의혈장혈당 ≥ 200mg/dL인 경우도 당뇨병으로 진단할 수 있도록 했다.
한편 당뇨병 발생위험이 높은 고위험군, 즉 당뇨병전단계의 여부는 △A1C 5.7~6.4% △FPG 100~125mg/dL △2-h PG 140~199mg/dL 구간인 경우 진단하도록 했다.
1·2형당뇨병
가이드라인에서는 이어 당뇨병의 분류와 관련해 1형과 2형당뇨병으로 크게 나눠 설명하고 있다.
ADA의 분류에 따르면, 1형당뇨병은 ‘(자가면역 베타세포 파괴로 인해 성인의 잠복 자가면역 당뇨병(LADA, latent autoimmune diabetes of adults)을 포함해, 절대적인 인슐린의 결핍으로 귀결되는 경우’로 정의할 수 있다.
2형당뇨병은 ‘주로 인슐린저항성(insulin resistance)이 기저의 원인으로 작용해 베타세포의 충분한 인슐린분비능이 점차적으로 소실되는 경우’로 정의했다.
한편 임신성 당뇨병은 ‘임신 전에는 명확한 당뇨병 병태가 없었다가 임신 중기(second trimester) 또는 후기(third trimester)에 당뇨병으로 진단되는 경우’로 정의를 내렸다.
선별검사
당뇨병은 장기화될수록 혈관합병증으로 인한 사망위험이 높아지는 만큼, 발병 가능성이 높은 고위험군을 선별해 조기검진을 통해 진단을 내리고 치료하는 것이 중요하다.
이에 ADA 가이드라인에서는 조기검진 또는 선별검사의 대상이 되는 당뇨병 이환 고위험군을 명확히 규정하고 있다.
ADA는 무증상 성인에서 당뇨병 또는 당뇨병전단계 검사를 위한 선별기준을 제시했다. 체중, 가족력, 인종, 심혈관질환 병력, 고혈압, 이상지질혈증 등의 여부를 근거로 고위험군 또는 검진 대상을 선별하라는 것이다.
이에 따라 △과체중 또는 비만(아시아계의 경우 BMI ≥ 25kg/㎡ 또는 ≥ 23kg/㎡)이면서 △가족의 당뇨병력 △고위험 인종(아시아계, 아프리카계, 라틴계, 미대륙 원주민 등) △심혈관질환 병력 △고혈압(혈압 130/80mmHg 이상 또는 항고혈압제 치료) △고중성지방혈증( > 250mg/dL) 또는 저HDL콜레스테롤혈증( < 35mg/dL) △다낭성난소증후군 여성 △운동부족 △인슐린저항성 관련 임상인자(중증 비만, 흑색가시세포증 등) 가운데 하나 이상의 추가 위험인자를 동반하는 경우 정기적인 검진을 고려하도록 주문했다.
한편 ADA는 설별검사 대상과 관련해 “글루코코르티코이드, 스타틴, 티아지드계 이뇨제, 일부 HIV 약물, 2세대 항정신병 약물 등이 당뇨병·당뇨병전단계 위험을 증가시키는 것으로 알려져 있는 만큼 이들 약제를 사용하는 경우 선별검사를 고려해야 한다”고 언급했다.
이렇게 선별과정을 거친 후 검진은 모든 고위험군 환자에서 35세 이상부터 시작하도록 했다. 결과가 정상일 시에는 최소 3년 간격으로 검진을 반복하도록 주문했다.
다만 첫 검진결과와 위험도의 정도에 따라 보다 자주 검진을 실시할 수도 있다며 환자의 임상특성에 따라 유동적인 검진주기를 적용하도록 했다.
또한 당뇨병전단계 환자에게는 매년 정기적인 검사를, 임신성 당뇨병을 진단받은 여성은 평생토록 최소 3년 주기로 검진을 받도록 안내했다.