진료실 혈압 외 측정 필요하다

혈압 변동성은 궁극적으로는 심뇌혈관질환을 높이는 위험인자지만, 혈압 관리전략에서는 고혈압 환자의 다양한 양상을 파생시킬 수 있다는 점에서 반드시 확인해야할 요소기도 하다. 그렇기 때문에 진료실에서 1회 혈압측정(office BP)으로는 적절한 환자평가가 힘들다는데 전문가들의 중지가 모였다.
ABPM
한양의대 신진호 교수(한양대병원 순환기내과)는 세계고혈압학회 학술대회(ISH 2016) 구연발표 및 교육 세션에서 혈압 변동성 평가를 위한 전략으로 24시간 활동혈압측정(ABPM)을 꼽았다.
신 교수는 “백의 고혈압, 가면 고혈압이 명확한 진단 및 치료전략 진행에 영향을 줄 수 있는만큼 이에 대한 관리가 필요한데 백의·가면 고혈압을 확인하기 위해서는 ABPM이 필요하다”고 설명했다.
백의 고혈압 환자는 필요한 약물치료를 받지 않을 수도 있고, 가면 고혈압은 진료실 혈압은 정상이지만 실제 생활에서는 혈압이 높기 때문에 심혈관질환 위험이 높아진다. 즉 치료를 받아야 하는 환자가 누락되는 경우가 생긴다는 것인데 ABPM은 이를 위한 대안으로 제시되고 있다. 이와 함께 “아침시간의 혈압 상승(morning surge)과 야간 혈압 강하(dipping)가 심혈관 위험도와 연관성을 보이는 가운데 아침·야간의 혈압평가를 통해 폭넓은 혈압관리도 기대할 수 있다”고 덧붙였다.
- ABPM의 임상적 유용성
이화의대 편욱범 교수(이대목동병원 순환기내과)팀이 Moderated 포스터 세션에서 발표한 연구(MPS 10-02)는 ABPM이 임상현장에 미치는 영향을 보여주는 좋은 예다. 연구에서는 심방세동 환자의 정확한 혈압 평가를 목적으로 동박절이나 지속적 심방세동이 동반된 환자에서 진료실 혈압과 ABPM 간 혈압측정을 비교했다. 2010년 1월~2015년 12월 77명의 환자를 모집했고 대상자의 평균연령은 65세, 남성은 50%였다.
분석결과 심방세동 환자의 진료실 혈압은 높은 경향을 보였고(P=0.10) 이완기혈압, 24시간 및 주간·야간 변동성은 동박절 동반환자보다 심방세동 환자에서 유의하게 높았다(P<0.0001).
전체 심방세동 환자를 대상으로 분석했을 때 진료실 혈압은 ABPM과 유사한 수치를 보였지만, 동박절 환자와 비교했을 때는 심방세동 환자군의 혈압이 편차를 보였는데 진료실 혈압 수치의 편차가 조금 더 컸다.
ABPM과 편차를 비교한 결과 24시간 수축기혈압은 진료실 혈압 11.3mmHg vs ABPM 5mmHg였고, 주간 이완기혈압은 8.5mmHg vs 2.5mmHg, 24시간 변동성은 8.1mmHg vs 3.3mmHg, 주간 변동성은 6.2mmHg vs 0.8mmHg로 나타났다. 연구팀은 “심방세동 환자에서 ABPM은 진료실 혈압 대비 효용성은 높이면서 과도한 수치로 인한 오류발생 위험을 최소화시킬 수 있는 전략”이라고 소개했다.
HBPM
일본 지치의대 Kazuomi Kario 교수는 혈압 변동성 관리를 위한 최적의 전략으로 가정혈압측정(HBPM)을 제시했다. Kario 교수는 “혈압 변동성 평가를 위한 전략으로 ABPM이 활용되고 있지만, 늘 임상현장에서 사용할 수 있는 건 아닌데다가 임상현장에서 혈압에 따른 항고혈압제 투여에서는 ABPM보다 뛰어난 측면이 있다”며 HBPM의 강점을 피력했다.
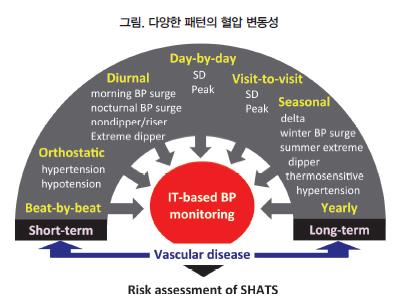
Kario 교수는 “혈압 변동성은 단기간부터 장기간까지 넓은 스펙트럼을 보이는데 진료실 혈압(office BP), ABPM, HBPM으로 평가할 수 있는 범위들이 각각 다르다”며 혈압 변동성을 확인할 수 있는 범위가 HBPM이 가장 넓다고 강조했다. 진료실 혈압은 연간 혈압, 계절성 혈압까지 확인할 수 있고 ABPM은 주간·야간 혈압변화 평가에 강점을 보이지만, HBPM은 연간 혈압부터 일간혈압까지 확인할 수 있다고 강조했다.
- HBPM 그리고 아침 수축기혈압
HBPM과 임상적 아웃컴 간 연관성에 대한 근거도 있다. Kario 교수는 최근에 발표한 J-HOP 연구 분석결과(Hypertension 2016;68:54-61)를 제시하며 가정에서 측정한 수축기혈압(가정 SBP), 특히 아침 혈압에 따라 뇌졸중 위험도가 연관성을 보인다고 설명했다. 연구에서는 가정 SBP 135mmHg 미만군 대비 아침혈압 135~144mmHg군에서 2.5배(P<0.05), 145-154mmHg군에서 2.8배(P<0.01), 155-164mmHg군에서 3.6배(P<0.01), 165mmHg 이상군에서 6.5배(P<0.001)까지 높아지는 것으로 보고됐다. 야간 가정 SBP도 아침 가정 SBP보다 적은 폭이었지만 유사한 경향을 보였다. 야간 가정 SBP에 따른 뇌졸중 위험은 각각 1.7배, 1.1배, 2.2배, 3.4배였다.
대규모 리얼월드 전향적 연구인 HONEST(Hypertension 2014;64:989-996)에서도 HBPM의 임상적 유효성이 증명된 바 있다. HONEST 연구에서는 2만 1000여명의 고혈압 환자들을 대상으로 HBPM의 임상적 유용성을 평가했다.
아침 가정 SBP 125mmHg 미만·진료실 SBP 130mmHg 미만군을 기준으로 비교했을 때 가정 SBP가 130mmHg 미만일 경우에는 진료실 SBP가 150mmHg 이상인 경우에도 심혈관사건 위험은 오히려 13% 낮았다(HR 0.87, P<0.001). 역으로 진료실 SBP가 130mmHg 미만이어도 아침 가정 SBP가 145mmHg 이상인 경우에는 심혈관사건 위험이 2.47배 높았다(HR 2.47, P<0.001). 아침 가정 SBP와 진료실 SBP가 150mmHg인 경우에는 3.92배까지 높아졌다(HR 3.92, P<0.0001).
Kario 교수는 “이 연구에서 심혈관사건과 연관성을 고려할 수 있는 아침 수축기혈압 역가는 144mmHg였고, 125mmHg 일때는 위험도가 가장 낮았다”며 “아침 혈압 수치에 기반해 3단계로 150mmHg 이하, 145mmHg 이하, 135~125mmHg로 조절하면 점진적으로 심혈관사건 위험을 줄일 수 있다”고 정리했다. 특히 “100mmHg 전후에서 J-curve 현상은 관찰되지 않았다”며 아침 가정 SBP의 유용성을 강조했다.
추가적으로 HONEST 연구 하위분석(JACC 2016;67:1519-1527)에서도 아침 가정 SBP와 뇌졸중, 관상동맥사건 간 연관성이 확인됐다. 하위분석에서는 HBPM을 통한 아침 가정 SBP가 관상동맥사건 및 뇌졸중에 대해 높은 예측정도를 보인데 비해 진료실 SBP는 뇌졸중 예측보다 관상동맥사건 예측력이 약한 것으로 나타났다. 추가적으로 관상동맥사건 또는 뇌졸중 사건을 함께 분석했을 때도 J-curve 현상은 보고되지 않았다.
- HBPM 그리고 빅데이터·네트워크
Kario 교수는 HBPM과 임상적 아웃컴 간 연관성 입증에서 한 발 더 나아가 HBPM 자료를 기반으로 한 적극적인 혈압관리가 궁극적으로 심혈관사건 위험을 격감시킬 수 있다고 주장했다.
그는 일본 지치의대를 중심으로 구성된 DCAP(Disaster Cardiovascular Prevention) 네트워크(Lancet 2011;378:1125-1127)의 연구결과를 소개했다. DCAP 네트워크는 2011년 동일본 대지진때 구성된 네트워크로 대피소(shalter) 내 시민들의 혈압 및 심혈관 위험정도를 인터넷을 활용해 공유하고 관찰·관리하는 프로그램이다.
이 프로그램을 활용해 2011년 5월~2015년 6월 혈압을 관리한 결과(J Clin Hypertension 2016년 7월 11일자 온라인판) 2011년 베이스라인에서 151.3±20.0/86.9±10.2mmHg로 나타났던 혈압이 2012년 8월 시점 123/72.5mmHg로 감소한 이후 2015년 120.2±12.1/70.8±10.2mmHg으로 유지되는 경향을 보였다. Kario 교수는 연구기간 내 계절성 변동성 등 혈압이 증가하는 경향을 보일 때는 항고혈압제의 용량조절(titraiton)을 통해 적극적으로 관리해 혈압수치를 유지할 수 있었다”고 설명했다.

국내 ABPM 등록사업 관련 연구결과
국내 가면고혈압 유병률은?
ABPM을 활용해 국내 가면 고혈압 유병률을 확인하기 위한 Korean ABPM 등록사업 연구결과가 발표됐다. 신 교수가 발표한 연구에서는 2015년 7월~2016년 7월 ABPM 등록사업을 진행했고 1차 의료기관에서 2만여 명, 2·3차 의료기관에서 5000여명을 모집했다. 대상 환자들의 체질량지수(BMI)는 24.5±3.1kg/㎡였고, 당뇨병 동반 환자는 9.4%, 심혈관질환 동반환자는 3.5%였다.
분석결과 고혈압 치료 여부에 따라 분류했을 때는 치료군에서 정상혈압 환자는 50%, 가면 고혈압 환자는 9.9%, 백의 고혈압 환자는 20.3%, 지속성 고혈압 환자는 19.8%였고 치료받지 않은 이들에서는 각각 32.4%, 10%, 17.1%, 40.2%로 나타났다.
주요 종료점이었던 가면 고혈압 유병률에 영향을 미친 인자로는 연령, 여성, 허리둘레, BMI, 맥박이 있었지만, 통계적 유의성은 허리둘레(P=0.02)와 BMI(P=0.007)에서만 나타났다.
발표 현장에서는 이번 연구의 가면고혈압의 유병률이 기존에 발표된 수치보다 훨씬 낮다는 점에서 추가적인 논의가 진행됐다. 2014년 신 교수팀이 대한고혈압학회 춘계학술대회에서 발표한 수치와도 격차가 난다. 2014년 연구에서는 항고혈압제 치료경험이 없는 환자들 가운데 진료실혈압이 정상, 1기 고혈압전단계, 2기 고혈압전단계로 진단된 환자의 43.2%(216/500명), 45.8%(203/443명), 62.8%(152/242명)에서 ABPM 수치 상 가면 고혈압이 확인됐다. 또 항고혈압제 치료를 받고 있는 환자들에도 각각 44.8%(87/194명), 40.3%(82/203명), 57.7%(52/90명)로 나타났다.
ABPM, 좌심실비대증과도 연관성
서울의대 김철호 교수(분당서울대병원 노인병내과)팀도 Korean ABPM 등록사업연구 분석결과를 발표했다(MPS 04-08). 이 연구에서는 ABPM으로 확인된 혈압 변동성과 좌심실 비대증 간 연관성을 평가했다. 연구팀은 Korean ABPM 등록사업 연구에서 심전도 기록이 있는 1606명의 자료를 분석했다. 대상환자들의 평균연령은 57.2세, 남성은 53.4%, 혈압 140/90mmHg 초과거나 항고혈압제를 복용하고 있는 고혈압 비율은 59.3%였다.
분석결과 좌심실비대증 환자군은 고령의 양상을 보였고 24시간 평균혈압 및 혈압변동성도 높은 것으로 나타났다. 또 연령과 혈압 변동성 간 상호연관성은 좌심실비대증으로 이어졌고, 결과적으로 노인 환자에서 혈압 변동성과 좌심실비대증 발생률이 높은 것으로 나타났다.

