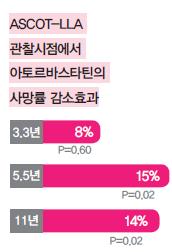
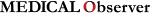아토르바스타틴 치료 3년 → 5년 → 11년 사망률 개선·유지
이상지질혈증의 가장 대표적인 약제인 스타틴은 심혈관질환 예방 치료제로서 긴 역사를 갖고 있는 만큼, 장기적인 임상혜택을 검증한 사례가 속속 보고되고 있다. 스타틴을 통한 이상지질혈증 치료의 레거시 효과(legacy effects)를 두고 하는 말이다.
legacy effects
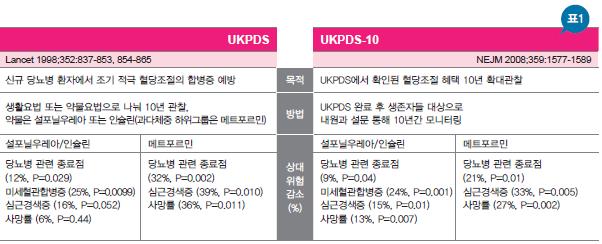
레거시 효과는 적극적인 혈당치료의 효과를 검증한 UKPDS 연구에서 처음으로 언급됐다. 신규 당뇨병 환자에서 적극적인 혈당조절의 합병증 예방효과를 검증한 UKPDS 연구에서는 유의한 미세혈관 합병증 감소효과를 확인할 수 있었다.
그런데 이 연구가 종료된 후 또 다시 10년을 연장해 확대관찰을 실시한 결과(UKPDS-10), 시험군과 대조군의 당화혈색소(A1C) 차이가 소실된 후에도 미세혈관 합병증 감소효과가 유지되는 것은 물론 심혈관 합병증(대혈관 합병증) 역시 유의한 감소로 귀결됐다<표 1>. 이를 두고 학계에서는 초기에 적극적으로 혈당을 조절하는 것이 장기적인 합병증 혜택에 유리한 고지를 선점하는 것이라며, 초기 혈당조절의 중요성을 강조하는 동시에 레거시 효과 개념을 적용했다.
아토르바스타틴
그렇다면 스타틴 지질치료에서도 심혈관 합병증 및 사망과 관련한 장기적인 임상혜택, 즉 레거시 효과를 기대할 수 있을까? 답은 가능성이 충분하다는 쪽으로 기운다. 아토르바스타틴을 통해 초기 지질치료의 장기적인 심혈관사건 개선혜택을 입증한 ASCOT-LLA와 ASCOT-LLA-11 연구가 이를 방증하고 있다.
ASCOT-LLA-11 연구결과에 따르면, 고혈압 환자에서 초기부터 아토르바스타틴 치료를 적용할 경우 장기적으로 사망률 감소 혜택이 개선·유지됐다. 전문가들은 이를 두고 초기의 적극적인 혈당조절을 통해 미세혈관 및 대혈관 합병증을 10년 이상 장기적으로 개선할 수 있었던 당뇨병 환자에서의 레거시 효과가 스타틴을 통한 이상지질혈증 치료에서도 관찰됐다고 설명한다.
ASCOT-LLA 3년
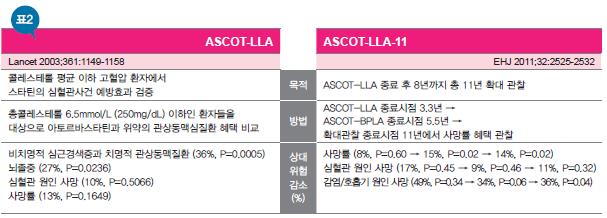
ASCOT-LLA 연구의 11년 관찰결과를 이해하기 위해서는 배경설명이 필요하다. ASCOT-LLA 연구는 항고혈압제 요법의 심혈관 임상혜택을 검증키 위한 ASCOT-BPLA에서 기저시점의 총 콜레스테롤 수치가 6.5mmol/L(250mg/dL) 이하인 환자들을 대상으로 아토르바스타틴과 위약을 비교했다. 총 1만 9342명이 ASCOT-BPLA를 위해 칼슘길항제 + 이뇨제 또는 칼슘길항제 + 안지오텐신전환효소억제제(ACEI)군으로 배정됐으며, 이 가운데 1만 305명이 아토르바스타틴(10mg) 또는 위약군으로 치료를 받았다.
ASCOT-LLA 연구는 관찰 3.3년(중앙값) 시점에서 아토르바스타틴군의 비치명적 심근경색증과 치명적 관상동맥심질환(1차 종료점 복합빈도)이 위약군에 비해 36% 유의하게 감소하면서 조기종료됐다. 뇌졸중 역시 27% 의미 있게 감소했다. 전체 사망률과 심혈관 원인 사망은 각각 13%와 10%씩 줄었으나 위약군 대비 통계적으로 유의한 수치는 아니었다(Lancet 2003;361:1149-1158).
ASCOT-LLA 5년
ASCOT-LLA 연구는 1차 종료점 목표를 충분히 만족시키며 조기종료됐지만, 사망률에 유의한 차이가 없었다는 점 등을 들어 지속적인 관찰의 필요성이 제기됐다. 이에 연구팀은 ASCOT-LLA는 끝났지만 스타틴과 위약군 모두에게 아토르바스타틴 치료를 제안하고 ASCOT-BPLA가 종료될 때까지 관찰을 확대하기로 했다. ASCOT-BPLA는 ASCOT-LLA가 종료된 후 2.2년(중앙값)이 더 지난 시점에서 막을 내렸다.
2.2년 확대관찰 기간에 치료약의 크로스 오버(cross-over)를 실시한 결과 아토르바스타틴군에서 스타틴을 투여받은 환자는 84%(아토르바스타틴 83%, 여타 스타틴 1%)에서 67%(아토르바스타틴 63%, 여타 스타틴 4%)로 감소했다. 반면, 위약군은 13%(아토르바스타틴 8%, 여타 스타틴 5%)에서 63%(아토르바스타틴 56%, 여타 스타틴 7%)로 스타틴 사용이 증가했다. 이로 인해 아토르바스타틴군의 총콜레스테롤이 4.31mmol/L까지 높아지고 위약군은 4.36mmol/L까지 감소하며 확대관찰 기간 동안 양 그룹 사이의 콜레스테롤 차이가 거의 소실됐다.
이상을 놓고 본다면 애초에 아토르바스타틴군으로 배정된 환자들의 심혈관사건 아웃컴이 총 5.5년(3.3년 + 2.2년) 시점에서는 증가했을 것으로 예상하기 쉽다. 하지만 결과는 예상 밖이었다. ASCOT-BPLA 종료시점에서 아토르바스타틴군의 1차 종료점 상대위험도는 위약군에 비해 여전히 36%로 낮게 유지됐다.
더불어 ASCOT-LLA 종료시점에서 통계적으로 유의하지 않았던 사망률의 차이(13%)까지도 확대관찰에서는 15% 유의한 감소로 귀결됐다. 3.3년과 5.5년의 아웃컴(심혈관사건) 관찰결과는 1·2차 종료점 거의 모두에서 큰 차이가 없었다.
ASCOT-LLA 11년
영국 런던왕립대학의 Peter S. Sever 교수팀은 이 같은 결과에 근거해 ASCOT-LLA에 참여했던 영국 환자들(4605명)만을 대상으로 조기종료 후 8년 시점까지 총 11년 간의 심혈관사건 아웃컴 변화를 관찰했다. △ASCOT-LLA 종료시점 3.3년 △ASCOT-BPLA 종료시점 5.5년 △최종관찰 종료시점 11년에서 아토르바스타틴군과 위약군 각각의 사망률 변화를 비교한 것이다. 이것이 바로 ASCOT-LLA-11 결과였다<표 2>.
전체 사망률
우선 아토르바스타틴군의 전체 사망률 상대위험도 감소효과를 종료시점별로 보면 △8%(P=0.60) △15%(P=0.02) △14%(P=0.02)로 나타났다. ASCOT-LLA 종료시점에서 위약군 대비 유의한 차이가 없었던 사망률이 시험군·대조군 모두 스타틴 치료를 받은 ASCOT-BPLA 종료시점에서는 통계적으로 의미 있게 벌어진 것을 알 수 있다. 최종 11년 시점에서도 유의한 차이는 유지됐다. 이는 영국만이 아닌 전체 ASCOT-LLA 환자들을 대상으로 했던 5.5년 관찰결과와도 일치하는 대목이다.
감염·호흡기 사망
비심혈관 원인의 사망 역시 1%(P=0.94) → 18%(P=0.02) → 15%(P=0.03)의 변화를 보여 장기적으로 볼 때 스타틴 치료가 유의한 혜택을 주는 것으로 나타났다. 감염·호흡기 원인의 사망(49% P=0.34 → 34% P=0.06 → 36% P=0.04)도 비슷한 양상을 보였다. 암으로 인한 사망은 세 기간 모두에서 위약군과 유의한 차이는 없었으나, 적어도 스타틴 치료가 암위험을 증가시키지 않는다는 것은 확인했다(Eur Heart J 2011;32:2525-2532).
ASCOT-LLA-11 결과 역시 본래 연구의 조기종료 후 치료약의 크로스오버를 거치며 계속된 관찰에서 시험군과 대조군의 콜레스테롤 차이가 소실됐음에도 불구하고 아웃컴이 장기간 개선되거나 유지되며 UKPDS-10과 같은 양상을 보였다는 점에서 주목을 받고 있다.