대한심장학회 부정맥연구회, NVAF 환자 항혈전치료 진료지침
대한심장학회 부정맥연구회는 지난해 대한심장학회의 Korean Circulation Journal 2015;45:9-19에 심방세동 환자 진단·치료 진료지침을 발표했다. 대한뇌졸중학회가 2012년 심방세동 환자의 뇌졸중 1차예방 가이드라인을 발표했지만, 권고사항에서 제시하고 있는 약물들이 보험적용 이전이었고, 구체적인 사용전략에 대한 설명이 약했다는 지적이 있었다. 따라서 이번 진료지침에는 진단평가와 치료부분에 대해 구체적인 내용을 담았다.
CHA₂DS₂-VASc 스코어
진료지침의 공식명칭은 ‘The Korean Heart Rhythm Society’s Statement on Antithrombotic Therapy for Patients with Nonvalvular Atrial Fibrillation: Korean Heart Rhythm Society’이다. 연구회는 가이드라인이라는 용어보다 성명서(statement)라는 표현으로 발표, 미국 등 외국 학회와 입장을 같이 한다는 뜻을 표명했다.
이번 지침에서 가장 두드러지는 항목은 심방세동 환자의 뇌졸중 위험도 평가에 CHADS₂ 스코어 대신 CHA₂DS₂-VASc 스코어를 권고했다는 점이다. 일부 대학병원에서 CHA₂DS₂-VASc 스코어를 사용하고 있지만, 이를 국제기준에 맞춰 공식적으로 천명했다는 데 의미가 있다. 진료지침에서는 CHA2DS2-VASc 스코어를 근거로 1점 이상이면 신규 경구 항응고제(NOAC) 혹은 와파린을 사용하는 항응고요법 대상이라고 명시했다.
반대로 치료대상이 아닌 경우는 CHA₂DS₂-VASc 스코어 0점이거나 여성인 경우로 제시했다. 원칙적으로 위험인자가 없어도 여성이면 1점으로 치료대상에 포함돼야 하지만 실제로 위험요소가 없는 경우는 0점으로 평가하도록 했다.
이렇게 바뀐 것은 저위험도 환자를 대상으로 한 정확한 평가의 필요성이 대두됐기 때문인데 기존 CHADS₂ 스코어에서는 1점인 경우 중간 위험도(intermediate risk)로 평가돼 실제 저위험군에 대한 평가가 명확하게 시행되지 않는다는 점이 지적돼 왔다.
HAS-BLED 스코어
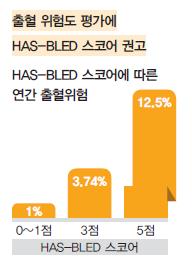
출혈 위험도 평가도구로는 HAS-BLED 스코어 사용이 강조됐다. HAS-BLED는 기존에도 사용돼 온 척도지만, 진료지침에서 출혈 위험도를 평가하는 표준적인 도구로 언급했다는 점에서 의미가 있다. HAS-BLED 스코어는 고혈압, 신기능 및 간기능 장애(각각 1점), 뇌졸중, 출혈, 불안정 INR, 고령(65세 초과), 약물 또는 음주(각각 1점) 등으로 평가해 최대점수는 9점이다.
현재 HAS-BLED 스코어 시스템에 따르면, 점수가 0~1점인 환자는 연간 출혈위험이 1%에 불과하지만 5점인 경우 12.5%로 증가한다. 3점인 경우 3.74%이며 이는 심방세동에 의한 뇌졸중 고위험군과 유사하다. 따라서 3점 이상인 환자부터는 출혈 합병증을 막기 위한 정기적인 검토 또는 출혈 위험을 막기 위한 노력이 필요한데 이러한 내용도 이번에 포함됐다.
치료약물
이번 지침에서는 약물의 사용 대상도 구체적으로 명시했다. CHA2DS2-VASc 스코어가 1점 이상인 경우 항응고요법을 시행해야 하는데, 우선 와파린 대상군은 두 가지로 구분했다. 첫 번째는 판막치환술을 시행한 경우 또는 류마티스성 판막질환이 있는 경우, 두 번째는 비판막성 심방세동 환자 중 출혈성 합병증이 없고 INR이 잘 조절되는 경우다. 요약하면 와파린의 강력한 항응고 효과가 필요한 판막환자나 와파린으로도 문제 없이 조절이 가능한 환자가 해당된다.
항응고요법를 시행할 수 없을 때는 아스피린 또는 아스피린 + 클로피도그렐 병용요법을 고려할 수 있다. 이중항혈소판요법 대상군으로는 적절한 항응고 치료를 했지만 △ 혈전색전증이 발생하는 경우 △ 비색전성 뇌졸중이 발생해 항혈소판 치료를 병용해야 하는 경우 △ 허혈성 심장질환이 함께 있는 경우 △ 스텐트 시술을 받은 경우를 꼽았다. 모두 혈전발생 가능성이 높은 환자군이다.
약물 스위칭
와파린에서 NOAC으로 전환하는 대상 환자군과 주의사항도 제시했다. 우선 와파린을 복용하고 있지만 INR이 안정적인 경우(2~3) 약물을 전환할 필요는 없다는 전제를 달았다. 반면 스위칭 대상은 와파린에 대한 과민반응, 금기사항이 있는 환자, INR을 적정범위로 유지할 수 없는 환자, INR이 유지되고 있지만 뇌출혈이 발생한 환자로 제한했다.
NOAC으로는 최근 보험급여가 이뤄지고 있는 다비가트란, 리바록사반, 아픽사반이 제시됐다. 각 NOAC별로는 큰 차이가 없지만 감량이 필요한 부분에서는 대상군이 조금씩 다르다. 다비가트란의 경우 150mg 1일 2회 사용이 권장되지만 80세 이상 고령, 약물 상호작용이 있는 약제 사용(예: 베라파밀), HAS-BLED 3점 이상, 중등도 신장장애(CrCl 30~49mL/min) 등이 있는 환자에게는 110mg을 사용하도록 했다.
리바록사반은 20mg 1일 1회가 표준용량이지만 HAS-BLED 3점 이상, 중등도 신장장애가 있는 경우에는 15mg을 사용토록 했다. 고령과 타약물과의 상호작용은 없다고 부연했다. 아픽사반은 5mg 1일 2회 사용이지만 중등도 신장장애(CrCl 30~49mL/min)가 있거나 80세 이상 고령·체중 60kg 이하·혈청 크레아티닌 1.5mg/dL 이상 중 2개 이상을 갖는 경우에 해당되면 감량하도록 했다. 한편 NOAC을 사용하기 전에는 신장기능 평가를 하고, 투여기간 중 증상에 따라 매년 2~3회 정도의 정기적인 모니터링을 강조했다.
침습적 시술·수술 환자 항응고 치료
중재술과 같은 시술이 있거나 또는 출혈이 있는 수술환자에서 항응고요법 중단기간도 명시했다. 와파린을 쓰고 있는 경우에는 수술 또는 시술 24시간 이내에 INR을 측정해 1.5 이하 여부를 확인하고, 수술·시술 후 지혈이 됐으면서 수술자가 인정하는 경우 수술·시술 후 1일째부터 와파린을 투여하도록 했다.
NOAC에서는 신장기능 모니터링 후 결과에 따라 중단시기를 달리 설정토록 했다. 다비가트란 사용 시 CrCl 50mL/min 이상이면서 출혈 저위험군이면 수술·시술 전 1일 동안, 출혈 고위험군이면 수술·시술 전 2~3일 중단토록 했다. 단 CrCl 30~49mL/min이면 각각 수술·시술 전 2일 중단, 수술·시술전 3~4일 중단하도록 했다.
리바록사반의 경우 CrCl 30mL/min 이상이면서 출혈 저위험군이면 수술·시술 전 1일 중단하고 출혈 고위험군이면 수술·시술 전 2일 중단해야 한다. 30mL/min 미만이면 각각 2일 전 중단과 2일 이상 중단하면 된다. 이는 아픽사반도 동일하다.
선택적 심율동전환·전극도자절제술 시 항응고요법
선택적 심율동전환 또는 전극도자절제술을 한 경우 항응고요법에서는 새로운 경구용 항응고제에 대한 언급은 없고 와파린의 사용을 강조했다. 48시간 이상 지속되거나 정확한 발생 시간을 알 수 없는 심방세동 환자에서 전기적 제세동 시 색전증 위험을 줄이기 위한 목적으로 심율동전환 시행 전 3주 이상, 시행 후 4주 이상 와파린이 권고된다.
또 같은 조건으로 전극도자절제술을 시행한 경우, 색전증 위험을 줄이기 위한 목적으로 심율동전환 시행 전 3주 이상, 시행 후 2달가량 와파린이 권고된다는 내용이 담겼다. 그러면서 새로운 경구용 항응고제의 경우는 근거가 없다고 언급함으로써 사실상 적용불가 입장을 밝혔다.