아태심장학회·대한심장학회 학술대회, 17~19일 부산 벡스코에서 개최
대만 후향적 연구 결과, HFpEF 환자 2~5년 병용 시 근감소증·노쇠·영양실조 위험↑

[메디칼업저버 박선혜 기자] 비만하거나 2형 당뇨병(이하 당뇨병)을 동반한 심부전 환자는 SGLT-2 억제제와 GLP-1 수용체 작용제(GLP-1 제제)를 장기간 복용하면 노쇠(frailty) 위험이 높은 것으로 조사됐다.
대만 연구팀이 TriNetX 데이터를 토대로 후향적 연구를 진행한 결과, 비만하거나 당뇨병을 동반한 박출률 보존 심부전 환자(HFpEF) 환자는 두 약제를 2년 미만으로 단기간 병용하면 악액질 위험이 감소했다. 악액질은 칼로리를 보충해도 영양학적으로 비가역적인 체질량 소실이 이뤄지는 전신적 영양 부족 상태를 의미한다.
하지만 SGLT-2 억제제와 GLP-1 제제를 2~5년 장기간 병용하면 근감소증과 노쇠, 영양실조 등 위험이 유의하게 증가했다.
대만 타이베이의대 Thi-Quynh Trang Tran 박사는 17~19일 부산 벡스코에서 열린 아시아태평양심장학회(APSC)·대한심장학회 춘계심혈관통합학술대회에서 이번 연구 결과를 소개했다. 이번 연구는 대만 국가과학기술연구회 지원을 받아 진행됐다.
Tran 박사는 "심부전 환자의 약 40%는 근감소증이 나타나고 60% 이상은 관련 증상을 경험한다. 이는 운동능력 저하와 삶의 질 감소, 심부전 입원 및 사망 위험 증가와 연관됐다"며 "SGLT-2 억제제와 GLP-1 제제는 체중을 줄이고 입원 및 사망 위험을 낮출 수 있는 약제다. 하지만 근육량 감소를 유발할 수 있다는 우려가 제기된다"고 설명했다.
이번 연구는 SGLT-2 억제제와 GLP-1 제제 병용요법이 노쇠 관련 질환에 영향을 미치는지 그리고 치료기간에 따라 결과가 다른지 평가하고자 진행됐다.
연구팀은 전자건강기록 데이터베이스인 TriNetX에서 체질량지수(BMI)가 27kg/㎡ 이상이거나 당뇨병을 동반한 아시아태평양 지역 HFpEF 환자를 조사했다. 전체 환자군은 SGLT-2 억제제 단독요법군(SGLT-2 억제제군)과 SGLT-2 억제제+GLP-1 제제 병용요법군(SGLT-2 억제제+GLP-1 제제군)으로 분류됐다.
연구팀은 치료 시작 전 1년간 특징을 수집, 양군의 등록 당시 특징을 보정하고 성향점수매칭을 적용했다. 이에 따라 SGLT-2 억제제군과 SGLT-2 억제제+GLP-1 제제군 각각 2만 9875명이 분석에 포함됐다. 평균나이는 63세였고 여성이 46%를 차지했으며 80%가 고혈압을 동반했다. 전체 환자군은 치료 시작부터 2년까지 단기간 그리고 최대 5년까지 장기간 추적관찰했다.
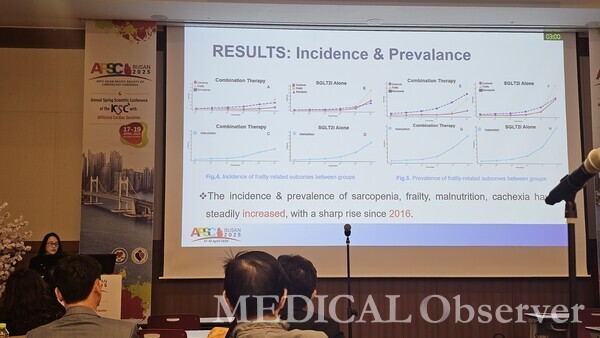
먼저 2016년 이후 SGLT-2 억제제군과 SGLT-2 억제제+GLP-1 제제군 모두 근감소증, 노쇠, 영양실조, 악액질 등 유병률과 발생률이 꾸준히 증가세를 보였다. 이는 고령화와 당뇨병 및 비만 증가 그리고 2015년 이후 근감소증 진단 기준 변화 등이 영향을 미친 것으로 추정됐다.
이어 치료 시작부터 2년까지 단기간 추적관찰한 결과, SGLT-2 억제제+GLP-1 제제군은 SGLT-2 억제제군보다 악액질 위험이 59% 유의하게 낮았다(RR 0.413; 95% CI 0.235~0.726).
하지만 장기적으로는 SGLT-2 억제제+GLP-1 제제의 위험이 감지됐다. 치료 2년부터 5년까지 장기간 추적관찰한 결과, SGLT-2 억제제+GLP-1 제제군의 위험은 SGLT-2 억제제군보다 근감소증 1.9배(RR 1.909; 95% CI 1.433~2.544), 노쇠 1.25배(RR 1.248; 95% CI 1.001~1.555), 영양실조 1.51배(RR 1.514; 95% CI 1.356~1.689) 의미 있게 높았다. 단, 장기간 치료 시 악액질에 미치는 영향은 없었다.
Tran 박사는 "단기적으로 악액질 위험이 감소한 이유는 SGLT-2 억제제와 GLP-1 제제 병용요법에 따른 지방 감소 때문일 수 있다. 또 인슐린 감수성이 개선되고 염증이 감소하면서 영향을 미쳤을 수 있다"면서 "장기적으로 노쇠 위험이 증가한 이유는 생리적 적응과 순응도 감소 그리고 생활습관 요인 때문으로 추정된다"고 설명했다.
이어 "진료현장에서는 먼저 노쇠 가능성이 있는 환자를 조기 선별해야 한다. 또 병용요법 시 재활과 근육 보존 전략을 함께 수행해야 한다"면서 "개별화된 치료와 신체 기능 모니터링을 통해 노쇠 위험을 낮추면서 예후를 개선할 수 있을 것이다. 지속적인 모니터링과 장기적 관리 전략이 필요하다"고 강조해다.