ASSORT 결과, 지연치료 대비 90일 후 기능적 예후 차이 없어

경도의 급성 허혈성 뇌졸중 환자는 스타틴을 일찍 복용해도 기능적 예후(functional outcomes) 개선에 혜택이 없다는 제언이 나왔다.
ASSORT(AdminiStration of Statin On acute ischemic stRoke patienT Trial)로 명명된 이번 연구에서는 경도의 급성 허혈성 뇌졸중 환자를 대상으로 스타틴을 일찍 복용했을 때와 늦게 치료를 시작했을 때 90일 후 예후를 비교했고, 최종 결과 치료 시기에 따라 기능적 예후 차이는 없는 것으로 나타났다.
이번 연구는 스타틴 치료 시기에 따른 예후를 비교한 첫 무작위 대조군 연구라는 점에서 그 의미를 더한다. 그동안 관찰연구에서는 급성 허혈성 뇌졸중 환자가 일찍 스타틴 치료를 시작해야 임상적 혜택이 크다고 입증됐었다.
일본 효고의대 Shinichi Yoshimura 교수팀이 주도한 ASSORT 결과는 24일 2017 국제뇌졸중컨퍼런스(ISC 2017)의 Late-Breaking 세션에서 첫선을 보였다.
스타틴 조기치료 vs 지연치료, 90일 후 예후 '대등'
다기관 오픈라벨 무작위 대조군 연구로 디자인된 이번 연구에는 경도의 급성 허혈성 뇌졸중 환자 270명이 포함됐다. 단 일과성 허혈발작 또는 심장성 뇌졸중 환자는 제외됐다. 환자들의 평균 나이는 70세였고 남성이 65%를 차지했다.
이들은 스타틴 조기치료군 또는 지연치료군에 1:1 무작위 분류됐다. 조기치료군은 뇌졸중 발병 후 24시간 이내에 스타틴 치료를 시작했다. 지연치료군은 뇌졸중 발병 후 7일부터 스타틴 치료를 받았다.
하루에 복용한 스타틴 용량은 아토르바스타틴(atorvastatin) 20mg 또는 피타바스타틴(pitavastatin) 4mg 또는 로수바스타틴(rosuvastatin) 5mg이었다.
일차 종료점은 90일 후 장애 예후 평가 지표인 modified Rankin Scale(mRS) 점수 변화로 설정했다. 이차 종료점은 △입원 후 7일째 미국국립보건원 뇌졸중 척도(NIH Stroke Scale, NIHSS) 평균 점수 변화 △입원 후 21일째 또는 퇴원까지의 LDL-콜레스테롤(LDL-C) 수치 변화 △90일 동안 주요 심혈관계 이상반응 또는 뇌혈관 사건으로 정의했다.
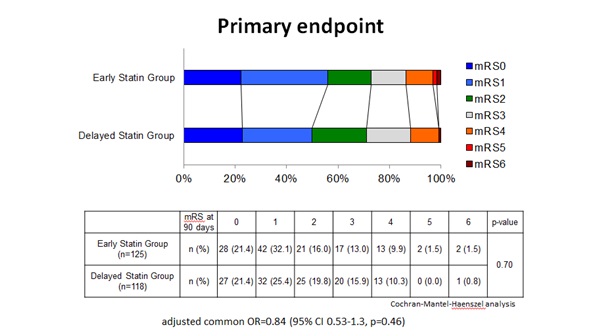
최종 결과 스타틴 조기치료군과 지연치료군의 90일 후 mRS 점수 변화는 차이가 없었다. 보정한 위험도는 조기치료군에서 16%로 낮았지만 통계적 유의성 확보에는 실패했다(aOR 0.84; 95% CI 0.53-1.30; P=0.46).
이러한 양상은 이차 종료점에서도 일관되게 나타났다. 7일째 NIHSS 점수는 두 치료군 모두 평균 1점 감소했지만 통계적으로 의미 있지 않았고(P=0.4), 불안정한 협심증, 비외상성 출혈 또는 지주막하 출혈, 사망, 근골격 이상반응 등도 유사하게 확인됐다.
허혈성 뇌졸중이 새롭게 발병한 환자는 조기치료군과 지연치료군에서 각각 9명과 5명이었지만 의미있는 차이는 아니었다(P=0.41).
하지만 LDL-C 조절에서 스타틴 조기치료에 따른 혜택이 두드러졌다. 조기치료군과 지연치료군 모두 입원 후 21일째 또는 퇴원까지 LDL-C가 감소했지만, 감소폭은 조기치료군에서 가장 컸다.
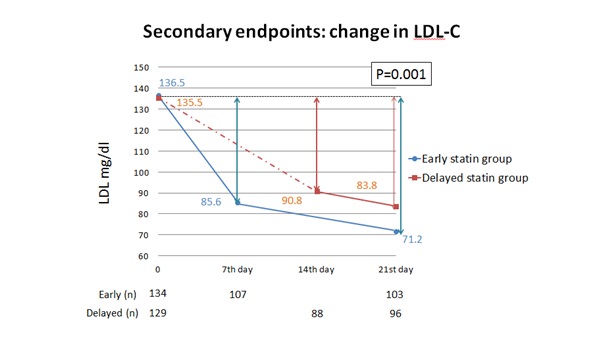
구체적으로 등록 당시 LDL-C는 조기치료군과 지연치료군에서 136.5mg/dL과 135.5mg/dL로 비슷했고, 치료 후에는 각각 71.2mg/dL과 83.8mg/dL로 감소했다. 감소치는 약 65mg/dL과 51mg/dL로, 스타틴을 일찍 복용했을 때 14mg/dL가량 더 줄었다(P=0.001).
관찰연구에서 조기치료가 효과적…"LDL-C 감소치에 주목해야"
이번 연구는 스타틴 치료 시기에 따른 예후를 비교한 첫 무작위 대조군 연구라는 점에서 의미가 있지만, 임상에 실질적인 영향을 미치기엔 추가 연구가 더 필요하다는 목소리가 나온다.
그동안 발표된 대다수 관찰연구에서는 스타틴 조기치료 시 혜택이 있었다는 게 가장 큰 이유로 꼽힌다. 2013년에 발표된 전향적 연구에서는 혈전용해제를 정맥으로 투여받은 급성 뇌졸중 환자가 증상 발병 후 72시간 이내에 스타틴을 복용했을 때 비복용군보다 신경학적 예후가 좋아졌다(Neurology 2013;80:655-661).
앞서 2007년에 발표된 연구에서는 스타틴을 복용 중이던 환자가 허혈성 뇌졸중 발병 후 3일 이내에 스타틴 치료를 중단했을 때 신경학적 악화가 일찍 시작됐고, 사망 등의 위험도 4.66배 증가했다(Neurology 2007;69:904-910).
국내 관찰연구에서도 유사한 결과를 엿볼 수 있다. 2015년 서울의대 배희준 교수(분당서울대병원 신경과)가 국내 환자 데이터를 기반으로 발표한 후향적 관찰연구 결과에 따르면, 허혈성 뇌졸중 환자가 재개통치료 후 스타틴을 일찍 복용할수록 신경학적 악화가 감소했으며 기능적 예후가 개선됐다(BMC Neurol 2015;15:122).
연구에 참여하지 않은 미국 사우스캐롤라이나 의대 Bruce Ovbiagele 교수는 "미국에서는 급성 허혈성 뇌졸중 발병 후 가능한 한 빨리 스타틴 치료를 시작하고 있다"며 "스타틴 조기치료에 대한 근거가 더욱 쌓여야 하지만, 치료에 따른 위험이 없다면 예방전략을 일찍 시작하는 것이 순응도 측면에서도 좋다"고 강조했다.
이어 그는 "뇌졸중 발병 후에는 이차예방이 중요하다. 스타틴 치료 시기에 따라 기능적 예후는 차이가 없었지만 조기치료군에서 LDL-C가 더 감소한 점에 주목해야 한다"면서 "중증인 뇌졸중 환자가 아토르바스타틴 80mg 또는 로수바스타틴 40mg 등의 고강도 스타틴을 복용한다면 연구 결과가 달라질 것"이라고 피력했다.