
2016년 미국당뇨병학회(ADA) 가이드라인은 ‘환자의 임상특성’과 ‘약제의 기전특성’에 기반해 최종적으로 고혈당 치료방법에 대한 로드맵을 제시하고 있다. 알고리듬을 통해 고혈당의 단계별 치료전략을 쉽고 간편하게 설명했다.
고혈당 중증도와 혈당조절 정도로 대변되는 환자의 임상특성, 그리고 위험 대비 혜택을 설명하는 혈당강하제 특성에 따라 단독에서 2·3제 병용요법에 이르기까지 맞춤치료를 선택하도록 안내하고 있다. 병용약물의 선택과 관련해 알고리듬 내에 약제특성을 명시, 이에 근거해 임상의들이 다양한 특성을 나타내는 개별 환자에게 적합한 혈당강하제를 맞춤선택할 수 있도록 한 것도 특징이다<그림>.
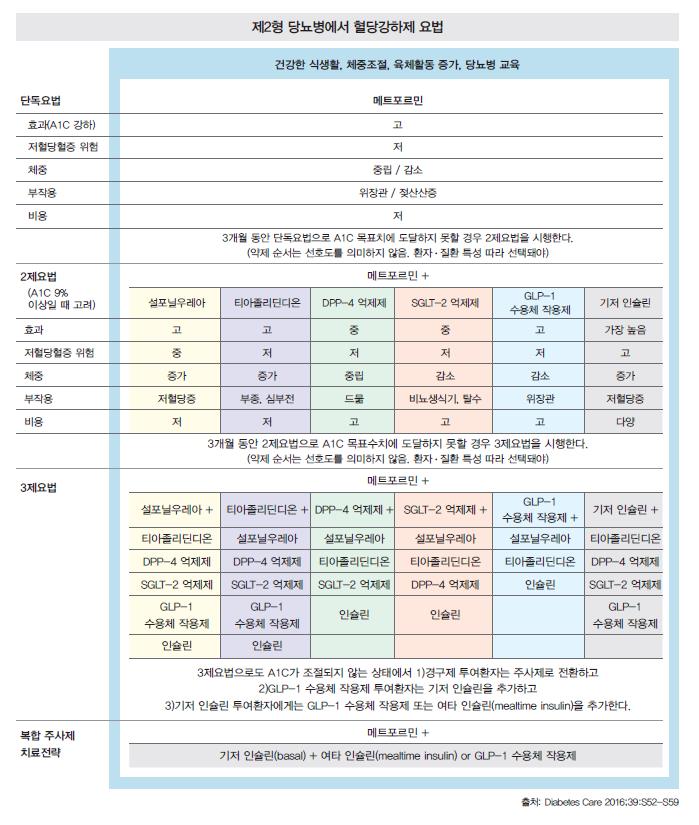
1차 단독요법
제2형 당뇨병 진단 시에 생활요법과 함께 1차로 선택되는 단독 약물요법에는 메트포르민이 권고됐다. ADA는 “메트포르민이 유효성과 안전성 면에서 장기적인 근거를 갖고 있으며, 저비용에 심혈관사건과 사망위험을 낮출 수도 있다”며 최적 1차선택으로서의 위치를 지지했다. 혈당조절 효과를 기본으로 비용, 안전성, 심혈관 혜택 측면에서 좋은 점수를 받고 있는 것이다.
한편 ADA는 지난해 가이드라인에서 신장기능과 관련한 메트포르민 적용의 기준선(혈청 크레아티닌 남성 1.5mg/dL, 여성 1.4mg/dL 이상은 금기)이 너무 엄격한 것 아니냐는 의문을 제기한 바 있다. “메트포르민의 처방기준을 경증에서 중등도의 안정형 만성 신장질환 환자로까지 완화해 줄 것을 요구하는 목소리가 있다”는 설명이었다. 올해 가이드라인에서는 이와 관련해 “축적된 관찰 데이터들이 사구체여과율(GFR) 45mL/min/1.73㎡ 또는 30mL/min/1.73㎡에서조차도 메트포르민이 안전하게 사용될 수도 있다는 것을 시사한다”며 GFR이 낮은 환자에서 메트포르민 사용 시에 용량을 낮추도록 주문했다.
2·3차 병용전략

단독요법으로도 3개월 동안 당화혈색소(A1C) 목표치에 도달하지 못할 경우, 여타 혈당강하제를 병용·추가하는 2제요법으로 전환하도록 유도하고 있다. 또 A1C가 9% 이상일 경우에는 처음부터 2제요법으로 치료를 시작하도록 별도전략을 제시했다. 대한당뇨병학회 가이드라인의 알고리듬에서 A1C 7.5% 이상일 때 2제 병용요법으로 시작하도록 한 것과는 차이가 있다.
이 경우 약제특성에 따라 메트포르민을 보완할 수 있는 여타 계열을 선택하는 것이 원칙이다. 올해도 6개 계열 약물이 2차선택에 이름을 올렸다. 설포닐우레아, 티아졸리딘디온, DPP-4 억제제, SGLT-2 억제제에 이어 주사제 GLP-1 수용체 작용제, 인슐린에 이르기까지 모두 기전상 차별화 특성으로 인해 환자에 따른 맞춤형 선택이 가능하다.
특히 알고리듬에서는 각 계열약제와 관련해 효과·저혈당증 위험·체중·부작용·비용 등의 특성이 간략하게 정리돼 있어, 약제선택에 도움을 받을 수 있다. 2차약물의 선택에 있어 선호도 등급을 제시하지 않고, 약제특성에 따라 적절한 환자에게 적합한 약물을 선택하도록 유도한 것이다.
일례로 치료 시에 체중증가에 큰 부담을 느끼는 환자의 경우, 중립 또는 감소효과를 보이는 약제 쪽으로 선택이 기울 수 있다. 또 저혈당증 위험에 취약한 노인 당뇨병 환자에서는 상대적으로 이 같은 부작용 위험이 낮은 약제로 선택의 저울이 움직일 수도 있다.
2제요법으로도 3개월 동안 혈당 목표치를 달성하지 못하면 3제요법으로 전환한다. 여기에 3제요법으로도 혈당조절이 제대로 이뤄지지 않을 경우, 인슐린이나 GLP-1 수용체 작용제 등 주사요법을 추가해 치료강도를 높이도록 요구하고 있다.
즉 기존 가이드라인에서 ‘복합 인슐린 전략(more complex insulin strategies)’으로 제시한 부분이 ‘병용 주사제 치료(combination injectable therapy)’로 2015년부터 개정됐고, 관련 설명도 구체적으로 명시됐다. 기존 가이드라인에서는 기저 인슐린을 포함한 3제요법을 3~6개월 시행했음에도 A1C가 조절되지 않을 경우 1~2개 비인슐린 제제가 포함된 복합 인슐린 전략을 사용할 것을 권고했고, 다양한 용량의 인슐린으로 전략을 구성하도록 부연했다.
하지만 지난해에 이어 올해 가이드라인에서는 3제 병용요법 후 인슐린 투여의 필요성을 판단하는 시기를 3개월로 고정했다. 또 경구 병용요법을 받고 있는 환자들은 주사제로 전환하고, GLP-1 수용체 작용제 투여군에게는 기저 인슐린을 추가토록 했다. 기저 인슐린을 투여받고 있던 환자에게는 GLP-1 수용체 작용제 또는 여타 인슐린(mealtime insulin)을 투여하도록 했다.

