
최근 염증성 장질환(inflammatory bowel disease, IBD)에서 infliximab SC의 최신 지견을 주제로 2022 IMKASID 런천 심포지엄이 개최됐다. Fraser Cummings 교수(영국 사우스햄튼 대학병원), 홍성노 교수(성균관의대)의 강연이 진행된 후 송근암 교수(부산의대)를 좌장으로 실제 임상사례를 바탕으로 한 심도 있는 토론이 이어졌다. 본지는 이날의 강연 및 토의 내용을 요약 정리했다. |
Real-World Evidence on the Effectiveness of Infliximab SC in IBD

2020년 FDA는 infliximab 피하주사 제형(Remsima® SC)의 사용을 승인했다. 새로운 제형의 infliximab이 어떠한 결과를 나타낼지 귀추가 주목되고 있는 가운데, 2021년 ‘Gastroenterology’지에서는 infliximab SC 관련 데이터가 발표되었다.
이 연구에는 궤양성 대장염 또는 크론병 환자 131명을 대상으로 infliximab IV를 0주 및 2주차에 부하용량으로 투여한 뒤 infliximab SC (120 mg q2w<80 kg 또는 240 mg q2w≥80 kg; n=66) 또는 infliximab IV (5 mg/kg q8w; n=65)를 무작위 배정하여 30주차까지 투여했다. 이후 infliximab IV 투여군은 infliximab SC로 제형을 변경하여 두 군 모두 54주차까지 투여를 지속했다.
그 결과, infliximab SC는 IV 대비 약동학적 측면에서 비열등성을 입증했으며, 특히 infliximab SC 투여 시 혈중 약물의 최저 농도(trough level)는 IV 대비 두드러지게 높았다. 또한 유효성 및 안전성에 대해서도 IV 제형과 상응하는 결과를 나타냈다(그림 1).
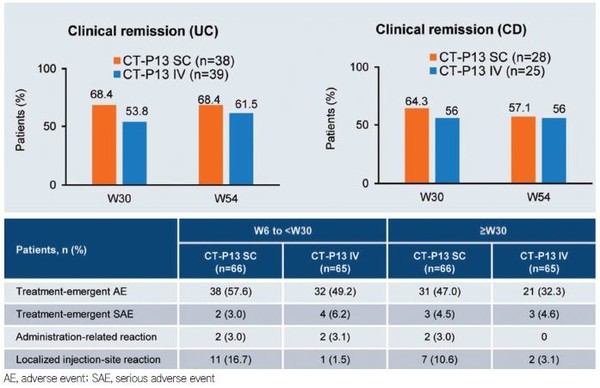
일반적인 임상연구와 달리 실제 임상현장의 환자들은 매우 다양한 기저 특성을 나타낸다. 이러한 점을 고려한 SWitching InflixiMab to SUbcut from Intravenous Therapy (SWIMSUIT) 연구는 infliximab IV로 치료 중이던 환자들을 infliximab SC(Remsima® SC)로 전환하는 방식으로 설계되었다. 치료제 전환에 동의한 120명의 환자들은 평균 약 3.5년간 infliximab IV를 투여 받았다.
크론병 환자는 전체 환자의 약 2/3을 차지했으며, 그 중 40%는 수술 이력이 있었다. 기존에 투여 받았던 infliximab IV 제제는 Flixabi® 87.5%, Remsima® 11.7%, Inflectra® 0.8%이었으며, 사전에 피하주사 투여 경험이 있었던 환자는 25%로, 대부분 adalimumab을 투여했던 것으로 나타났다. 또한 연구 시작 전 80%의 환자는 면역억제요법을 병행하고 있었으나 infliximab IV에서 infliximab SC로 전환 시 스테로이드 요법 중인 환자는 없었다.
이처럼 SWIMSUIT 연구에 참여한 환자들의 baseline은 매우 다양하며, 실제 임상환경을 잘 반영한다는 점에서 의미 있는 연구 결과가 될 것으로 예상한다. 이 연구는 현재 진행 중이며, 예비 분석 결과를 살펴보면, infliximab SC로 전환 후 24주째 질환 활성도를 나타내는 faecal calprotectin, modified Harvey-Bradshaw index (mHBI), 대장염 활동 지수(simple clinical colitis activity index, SCCAI), IBD 조절 평가 설문(inflammatory-control-VAS (시각통증척도), IBD-control-8) 등에서 기저치 대비 유의한 차이가 관찰되지 않았으며, 12주 및 24주째 완전 관해, 경증, 중등도, 중증에 속한 환자 비율에도 유의한 변화가 관찰되지 않았다. 해당 연구를 바탕으로 향후 안전성 프로파일 추적, 면역원성 분석, 항-약물 항체(anti-drug antibody, ADA), 항원 결정기 분석(epitope mapping), 환자 만족도에 관한 설문조사 등 다양한 추가 분석이 이루어질 예정이다.
리버풀(Liverpool) 지역에서 면역원성을 나타낸 병력이 있는 환자를 제외한 IBD 환자 172명을 대상으로 실시한 연구에서는 무작위로 88명의 환자들을 선정하여 만족도를 평가했으며, infliximab IV보다 infliximab SC를 선호한 환자가 약 77%로 나타났다. 벨파스트(Belfast) 지역 IBD 환자 75명을 대상으로 한 연구에서 환자들은 공통적으로 SC 요법이 IV 요법과 달리 병원을 방문할 필요가 없어 편리하다는 점을 이점으로 언급했다.
환자에게 infliximab SC로 치료 전환을 권하기 위해서는 환자 본인의 동의가 반드시 필요하며, SC 제형 투여에 따른 면역원성 평가도 면밀히 이루어질 필요가 있다. SC 제형 투여 시 면역억제제 요법을 중단할 수 있을 것으로 보이나, 보다 명백한 연구 근거가 필요하다. 요컨대 infliximab SC를 실제 환자에게 더 효과적으로 활용하기 위해서는 장기적 데이터가 필요하지만, 환자의 치료 편의성을 효과적으로 개선하는 것으로 평가된다.
What is the Role of Infliximab TDM in IBD Treatment Paradigm?

치료 약물농도 감시(therapeutic drug monitoring, TDM)는 생물학적제제 치료에 대하여 약물이 효과적으로 작동하고 있는지 확인하기 위해 환자의 혈중약물농도를 측정하는 검사를 의미한다. 특히 혈중약물농도의 최저치(trough level)를 파악하여 infliximab의 치료 효과를 환자별로 최적화하는데 활용할 수 있다. 현재 다수의 임상지침은 infliximab을 투여 받은 IBD 환자에서 초기 반응이 나타나지 않거나 치료 반응이 소실된 경우, TDM의 시행을 권고하고 있다.
TDM 시행 결과 혈중약물농도가 치료적인 범위 내에서 잘 유지되지 않는다면, 다른 계열의 약물로 전환하는 것이 요구된다. 만약 혈중약물농도가 치료 범위 이하로 관찰되며 항-약물 항체(anti-drug antibody, ADA)가 검출되는 경우에는 ‘면역매개성 약동학적 실패’로 간주하여 동일 계열 내 약제로 전환하거나 면역억제제 추가를 고려할 수 있다. 혈중약물농도가 치료 범위 이하이면서 ADA가 검출되지 않는 경우에는 ‘비면역매개성 약동학적 실패’로 간주하며, 약물 용량의 증량이 권고된다.
기존의 TDM은 환자에서 증상이 발현되거나 C반응 단백질(C-reactive protein, CRP) 증가, faecal calprotectin 또는 내시경상 질환의 활성이 관찰되는 경우, 사후 대응적(reactive)으로 infliximab을 평가하는 방식인 반면 선제적(proactive) TDM은 환자에서 증상 발현 또는 생체지표(biomarker)상 질병의 진행 근거가 관찰되지 않았음에도 사전에 TDM을 실시하는 것을 의미한다. Reactive TDM의 목적이 치료 반응 소실의 원인을 밝혀 중재하는 것이라면, proactive TDM은 반응 소실을 미리 방지하여 장기적인 치료반응률을 개선하기 위한 전략이다.
TAXIT 연구는 infliximab 유지 치료로 안정적인 치료 반응을 보이나, 혈중약물농도가 치료 범위 이하로 나타난 성인 IBD 환자 263명을 대상으로 infliximab을 증량했을 때 임상적 관해(remission)에 도달한 크론병 환자 비율이 증량 전 65.1%에서 증량 후 88.9%로 유의하게 개선됨을 확인했다. 이는 TDM을 통해 infliximab의 혈중약물농도를 엄격히 조절하는 것이 질병 조절에 효과적이라는 사실을 시사한다. NOR-DRUM B 연구는 infliximab 유지 치료 중인 면역매개성 염증성 질환 환자들을 대상으로 TDM 시행군(n=228) 또는 TDM 미시행군(n=230)으로 무작위 배정하여 실시한 52주간의 공개라벨 연구로서 질환이 악화되지 않고 잘 조절된 상태를 유지했던 환자 비율이 TDM 시행군 73.6%, TDM 미시행군 55.9%로 유의한 차이를 나타냈다.
즉 최근 임상연구 결과들을 비추어 볼 때 infliximab 유지요법 시행 중인 IBD 환자에 대해 proactive TDM을 시행하는 것은 TDM을 아예 실시하지 않거나 reactive TDM 방식을 시행하는 경우보다 효과적으로 질병을 조절할 수 있다. 단, proactive TDM은 reactive TDM 방식에 비해 고비용이므로 최적의 비용 대비 효과를 위해 적절한 TDM 주기를 결정할 필요가 있다.
Infliximab IV 투여로 임상적 관해에 도달했으나 TDM 시행 결과 trough level이 낮고 ADA가 검출되지 않은 경우, infliximab SC 제형으로의 전환을 고려해 볼 수 있다. Infliximab SC 제형의 유효성을 입증한 주요 임상연구(pivotal study)에서는 IBD 환자 131명을 대상으로 infliximab IV 제형과 SC 제형을 비교했다. 연구 결과, infliximab SC로 전환 후 infliximab의 trough level이 증가됨이 확인되었다(그림 2).
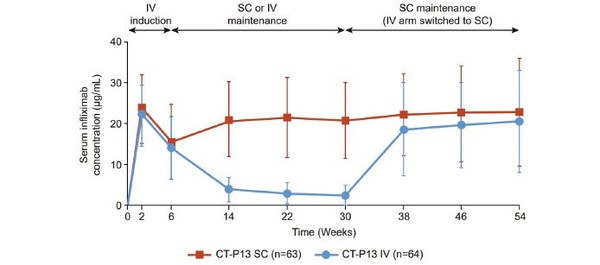
또한 infliximab SC 투여군의 ADA 검출 비율은 치료 전 기간 동안 IV 투여군에 비해 낮았다(Schreiber S, et al. 2021). 2022년 유럽 크론병 대장염 학회(European Crohn’s and Colitis Organization, ECCO)에서 발표된 REMSWITCH 연구에서는 130명의 IBD 환자들을 대상으로 infliximab IV 제형에서 infliximab SC 제형으로의 전환을 실시했으며, 그 결과 5 mg/kg, 8주 간격 투여군 및 10 mg/kg 8주 간격 투여군에서 infliximab의 trough level의 유의한 증가가 관찰되었다.
삼성서울병원에서는 proactive TDM을 시행한 환자 중 임상적 관해에 도달한 infliximab IV 유지 치료 환자들을 대상으로 infliximab 제형 전환에 대한 공유의사결정(shared-decision making)을 진행하였다. 제형 전환에 동의한 최종 33명에서 infliximab SC로의 변경이 실시됐으며, 6개월간 치료 반응 추적 결과 trough level이 유의하게 증가했다.
Infliximab 투여 중 감염 발생 위험은 trough level이 아닌 누적된 약물 노출 증가와 관련이 있다는 연구 결과(Landemaine A, et al. 2021)를 고려할 때, 혈중약물농도가 높게 나타나더라도 감염 위험에서 안전하리라 생각한다. 특히 COVID-19 팬데믹 사태 이래, 환자 스스로 infliximab SC 제형을 주사하는 방법이 병원에 머무는 시간을 줄이는데 도움이 될 수 있다.
2021년 유럽소화기학회(United European Gastroenterology Week, UEGW)에서는 앞선 주요임상연구에 대한 사후 분석 결과가 발표되었는데, TNF 억제제 사용 경험이 없는(TNF-naïve) IBD 환자에서 infliximab SC 단독요법이 infliximab SC + 면역조절제 병용요법 대비 상응할 만한 수준의 Mayo 점수 및 크론병 활동지수(Crohn’s disease activity index, CDAI)의 개선 및 유사한 trough level을 나타내어 infliximab SC 단독요법만으로 TNF-naïve 환자에게 충분한 치료 효과를 기대할 수 있음을 시사했다.
요컨대 infliximab 치료에서 TDM은 일차적인 치료 반응 실패 및 반응 소실을 감소시켜 전반적인 임상 결과를 향상시키고, 약물 유지율을 높여 경제적인 이득을 제공한다. 또한 면역조절제의 병용 필요성을 감소시켜 환자의 삶의 질을 개선할 수 있다.
뿐만 아니라 proactive TDM은 TNF 억제제의 혈중약물농도를 빠르게 치료농도까지 도달시키는데 기여하여 치료 농도 이하에서 발생할 수 있는 면역원성 문제도 줄일 수 있다. 특히 Infliximab SC 제형은 trough level을 비교적 높게 유지하여 환자의 치료 편의성과 치료 반응 개선에 기여할 수 있는 새로운 치료 옵션이라고 할 수 있다.
Q&A
송근암 교수 : 임상적 관해에 도달하여 질병이 잘 조절되고 있는 다수의 환자들은 제형 변경을 선호하지 않는 편입니다. Proactive TDM 시행 결과 trough level이 감소했지만 증상을 보이지 않았던 환자에서 infliximab 제형을 IV에서 SC로 전환하신 경험에 대해 설명 부탁드립니다.
홍성노 교수 : 약효 소실을 방지하기 위해 trough level을 유지하는 것이 중요하다고 생각합니다. 다수의 연구 결과와 임상 경험을 비추어 볼 때 현재 환자가 증상을 보이지 않더라도 trough level이 낮다면 재발될 위험성이 높기 때문에, 이러한 경우 환자에게 제형 변경의 필요성을 설명합니다. 초반에 제형 변경을 원치 않는 환자들도 있지만, 이후 추적시, trough level의 저하가 지속되고, CRP가 증가하면 환자도 제형 변경 권고를 받아들입니다. 이렇게 환자와 서로 의견을 공유하면서 치료 방향을 결정하기를 권장합니다.

