[AOCE-SICEM 2020] EDC연구회 박정현 회장 '한국 EDC 임상연구의 현재와 미래' 주제 발표
측정법 신뢰도·대조군 부재·위험인자 연관성 등 다섯 가지 연구 제한점 제시
박정현 회장 "전통적 연구법으로는 EDC 연구 한계…한국에서 '탑다운(top-down)' 연구 이뤄져야"
[메디칼업저버 박선혜 기자] 전통적인 연구방법으로는 환경호르몬으로 불리는 내분비교란물질(EDC) 연구를 진행하기 어렵다는 의견이 제기됐다.
EDC가 내분비계(endocrine system) 등 체내에 악영향을 미친다고 알려졌지만, 종류가 수십만 개에 달할 정도로 많고 낮은 농도에서도 독성을 보일 뿐만 아니라 여러 물질이 함께 복잡하게 작용해 연구가 쉽지 않기 때문이다.
이에 지금까지와 다른 연구방법이 EDC 연구에 필요하며, 내분비 전문가들의 적극적인 연구 참여가 이뤄져야 할 것으로 분석된다.
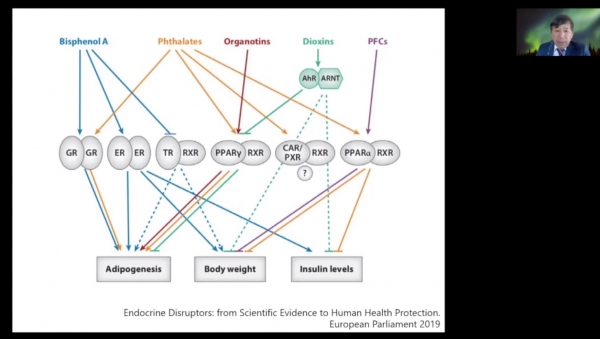
대한내분비학회 EDC연구회 박정현 회장(부산백병원 내분비대사내과 교수)은 28~31일 온라인으로 열리는 '아시아-오세아니아 내분비학술대회 및 서울국제내분비학술대회 2020(AOCE-SICEM 2020)'에서 '한국 EDC 임상연구의 현재와 미래'를 주제로 28일에 발표했다.
EDC 연구 제한점 다섯 가지
박 회장이 제시한 EDC 연구의 제한점은 △측정법의 신뢰도(Reliability) △여러 종류의 물질 노출(Mixtures) △비선형적인 용량 반응관계(Non-monotonic dose response relation) △대조군이 없음(No non-exposure group) △다른 전통적인 위험인자와의 연관성(Interactions with traditional risk factors) 등 다섯 가지다.
측정법의 신뢰도의 경우, 연구 결과의 재현성 문제가 있다. 2008년 JAMA에 발표된 미국국립건강영양조사(NHANES) 분석 결과에서 EDC인 비스페놀A는 심혈관질환, 제2형 당뇨병, 협심증 등과 강력한 연관성이 확인됐다(JAMA 2008;300:1303-1310).
그러나 이후 비스페놀A 관련 연구들에서는 이 같은 결과가 재현되지 않았다는 게 박 회장의 설명이다. 게다가 일주일간 한 사람이 비스페놀A에 노출되는 농도를 매일 측정한 결과에서도 측정 시점에 따라 노출농도가 100배가량 차이가 났다.
또 사람은 하나가 아닌 여러 종류의 EDC에 노출되기 때문에 어떤 물질들에 노출됐느냐에 따라 EDC가 체내에 미치는 영향이 달라진다.
박 회장은 "어느 수준의 농도에서는 하나의 EDC가 무해하다고 생각될지라도 여러 종류가 합쳐지면 심각한 문제가 된다"며 "여러 물질에 노출됐을 때 독성이 커지는 작용만 하는 것은 아니다. 독성이 작아지기도 하는 등 어떤 EDC들이 섞이느냐에 따라 독성이 달라진다. 이는 동물실험에서도 예측하기 어렵다"고 지적했다.
이 때문에 EDC가 질병 발생과 연관됐을지라도 EDC와 관련된 질환이 언제 발생할지 예측하는 것은 현재로서 불가능하다고 평가된다.
EDC 농도와 독성반응이 선형적인 용량 반응관계를 보이지 않는 점도 문제다. EDC를 저농도, 중간농도, 고농도로 나눠 평가했을 때, 저농도 영역에서는 농도가 증가하면 독성반응이 커질지라도 고농도 영역에서는 오히려 떨어질 수 있다. 즉 어떤 농도 영역을 연구하느냐에 따라 결과가 달라질 수 있다는 의미다.
아울러 대조군으로 설정해야 할 EDC에 노출되지 않은 사람이 없어, EDC 농도에 따른 절대 위험도가 잘못 평가될 가능성도 있다.
EDC 농도와 독성위험이 선형관계를 보인다고 가정한다면, EDC에 노출되지 않은 사람이 없다는 점에서 저농도 노출군이 대조군이 된다. 대조군 대비 중간농도 또는 고농도 노출군의 독성위험을 평가해야 하는데, 대조군도 EDC에 노출되지 않은 사람보다 독성위험이 높기 때문에 결국 중간농도 또는 고농도 노출군의 위험이 과소평가된다.
이와 함께 하나의 질병 발생에 여러 위험인자가 영향을 미치며, 친유성(lipophilic) EDC는 체내 지방조직(adipose tissue)에 축적되므로 혈액검사로 EDC 농도를 측정하더라도 실제 체내에 축적된 EDC 농도를 평가할 수 없다는 한계가 있다.
그는 "EDC는 실제 내분비계에 작용하는 호르몬과 마찬가지로 굉장히 낮은 농도에서 수용체에 작용해 반응한다. 일차원적 관계가 아니며 다른 물질과의 상호작용이 복잡하다"며 "이 때문에 우리가 하는 전통적인 연구방법으로 EDC 연구를 진행하기에는 한계가 있을 수밖에 없다"고 지적했다.
"'바텀업'과 '탑다운' 연구 함께 진행돼야"
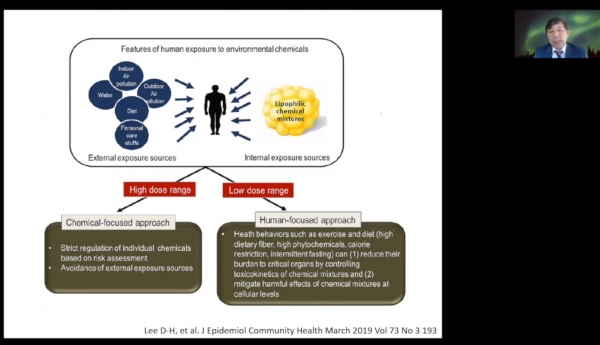
이러한 제한점을 해결하기 위한 방안으로 그는 '탑다운(top-down)' 연구를 제안했다. 현재 독성연구는 하나의 물질에 대한 데이터를 위로 쌓아가는 '바텀업(bottom-up)' 연구로 진행되고 있는데, 이에 더해 사람·질병 등을 중심으로 임상적으로 접근하는 탑다운 연구가 필요하다는 것이다.
그는 "지금과 같은 바텀업 연구가 필요하나 저농도로 노출되는 EDC에 대해서는 아직 제대로 연구할 방법이 없는 게 사실"이라며 "이 경우 사람과 질병을 중심으로 (EDC 연구를 진행하는) 임상적인 접근법이 필요하다. 즉 EDC는 바텀업과 탑다운 연구가 함께 진행돼야 하며, 탑다운 연구에 내분비 전문가들의 참여가 절실하다"고 제언했다.
그는 이어 "최근 비만, 제2형 당뇨병 등을 포함한 내분비질환 환자가 늘고 있다. EDC가 내분비질환에 어느 정도 관여했을지 의문"이라며 "이런 측면에서 보면 내분비질환 연구에서 임상적 또는 기초적으로 EDC가 중요한 패러다임 변화를 일으킬 수 있으며, 새로운 장(new-chapter)을 열어줄 분야라고 생각한다"고 덧붙였다.

