10개 연구 체계적 문헌고찰 결과, 비복용군보다 폐렴 위험 1.25배 ↑
중국 연구팀 "폐렴은 고령의 주요 사망 원인…벤조디아제핀 처방 시 주의 필요"

[메디칼업저버 박선혜 기자] 신경안정제 벤조디아제핀(benzodiazepine) 계열 약물이 폐렴 위험 논란에 휩싸였다.
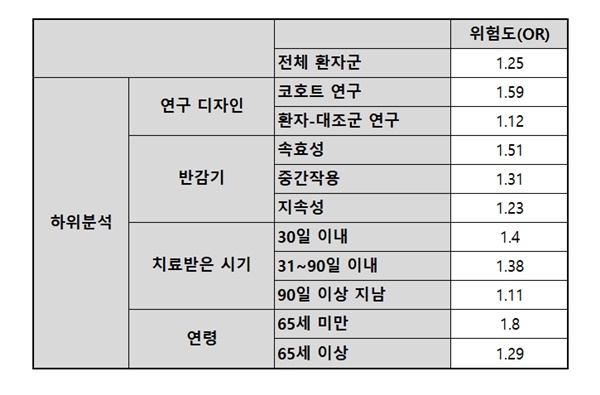
벤조디아제핀 계열 약물과 폐렴의 연관성을 본 10개 연구를 체계적으로 문헌고찰한 결과, 벤조디아제핀 계열 약물 복용군(벤조디아제핀군)은 복용하지 않은 이들(비복용군)과 비교해 폐렴 발생 위험이 1.25배 높았다.
이 같은 연관성은 90일 이내 벤조디아제핀 계열 약물을 복용한 성인에서 뚜렷하게 나타났고, 65세 이상 고령에서도 그 위험이 유의미하게 증가했다.
이에 임상에서는 벤조디아제핀 계열 약물을 처방하기 전 환자가 폐렴 위험요인을 가졌는지 확인해야 하며, 고령 환자는 폐렴에 걸리면 예후가 나쁘다는 사실을 고려해 최종 치료를 결정해야 할 것으로 분석된다.
이번 연구 결과는 International Journal of Geriatric Psychiatry 1월 8일자 온라인판에 실렸다.
국내 벤조디아제핀 처방률 OECD 국가 중 '1위'…'폐렴'은 고령 사망 주 원인
벤조디아제핀 계열 약물의 주요 이상반응은 낙상, 골절, 인지기능 손상, 치매, 행동장애 등이 일반적으로 알려져 있다.
이 같은 이상반응은 고령일수록 위험하지만, 미국에서는 고령 10명 중 4명이 벤조디아제핀 계열 약물을 복용하고 있다고 보고될 정도로 고령에서 빈번하게 처방된다(Am J Prev Med 2016;51(2):151~160).
국내 벤조디아제핀 처방률도 상당하다. 2017년 OECD Health Statistics에 의하면, 2015년 기준 65세 이상에서 지속성(long-acting) 벤조디아제핀 계열 약물 처방률은 OECD 17개국 평균 1000명당 60명이지만 한국은 1000명당 192명으로 17개국 중 처방률 1위다.
연구에서 이상반응으로 지적된 폐렴은 고령 사망의 주요 원인이며 지난 10여년간 고령에서 발생률이 증가했다고 보고된다(JAMA 2005;294(21):2712~2719).
2000년대 초 생물학적인 기전 상 벤조디아제핀 계열 약물이 폐렴 위험을 높일 수 있다는 가능성이 제기되면서 학계에서는 벤조디아제핀 계열 약물과 폐렴의 연관성을 검증하기 위한 연구가 진행됐다. 하지만 연구마다 그 결과가 엇갈리던 상황이었다.
2011년 미국 연구팀의 보고에 따르면, 벤조디아제핀군은 비복용군보다 폐렴 위험이 유의미하게 증가하지 않았다(J Am Geriatr Soc 2011;59(10):1899~1907).
반면 2017년 발표된 코호트 연구에서는 비복용군과 비교해 벤조디아제핀군이 지역사회 획득성 폐렴(community-acquired pneumonia)에 노출될 위험이 높았다(Clinical Medicine Insights: Therapeutics 2017;9:1179559X1668967).
일관된 결과가 나오지 않음에도 불구하고 지금까지 발표된 연구들을 모아 일반인에서 벤조디아제핀 계열 약물 복용에 따른 폐렴 위험을 분석한 연구는 없었다.
이에 중국 항저우 제7인민병원(The Seventh Hospital of Hangzhou) Guo-qing Sun 교수팀은 벤조디아제핀 계열 약물과 폐렴과의 연관성을 평가하고자, 4개 코호트 연구와 6개 환자-대조군 연구를 체계적으로 문헌고찰했다. 이 중 4개 연구는 65세 이상 고령만을 대상으로 진행됐으며, 6개 연구는 전체 성인을 대상으로 했다.
벤조디아제핀군, 비복용군보다 폐렴 위험 1.25배 높아
1차 종료점은 폐렴 발생 위험으로 설정했다. 이와 함께 연구팀은 △연구 디자인(환자-대조군 연구 vs 코호트 연구) △연령(65세 미만 vs 65세 이상) △벤조디아제핀 반감기(지속성 vs 중간작용 vs 속효성) 등에 따른 하위분석을 진행했다.
벤조디아제핀군은 △디아제팜(diazepam) △로라제팜(lorazepam) △테마제팜(temazepam) △조피클론(zopiclone) △클로르디아제폭시드(chlordiazepoxide) △클로나제팜(clonazepam) 등을 복용했다. 비복용군은 △졸피뎀(zolpidem) △잘레플론(zaleplon) △에스조피클론(eszopiclone) 등 Z-제제 치료를 받았다.
벤조디아제핀군은 약물 치료를 받은 기간에 따라 △현재 복용군(30일 이내 처방받음) △최근 복용군(31~90일 이내 처방받음) △과거 복용군(처방받은지 90일 이상 지남) 등 세 군으로 분류했다. 전체 연구에서 확인된 폐렴 발생 건수는 약 12만건이었다.
분석 결과, 벤조디아제핀군은 비복용군보다 폐렴 위험이 1.25배 높았다(OR 1.25; P<0.001).
연구 디자인에 따라서는 코호트 연구만 하위분석한 결과에서 벤조디아제핀군이 비복용군 대비 폐렴 위험이 1.59배(OR 1.59; P<0.001), 환자-대조군 연구만 분석한 결과에서는 1.12배(OR 1.12; P<0.001) 상승했다.
90일 이내 속효성 벤조디아제핀 복용군 가장 위험…고령 처방 '주의'
벤조디아제핀 반감기에 따른 폐렴 위험은 △속효성 1.51배(OR 1.51; P<0.001) △중간작용 1.31배(OR 1.31; P<0.001) △지속성 1.23배(OR 1.23; P<0.001)로, 반감기가 짧을수록 폐렴 위험이 높았다.
약물 치료를 받은 시기에 따라서는 현재 또는 최근 복용군이 비복용군과 비교해 폐렴 위험이 각각 1.4배(OR 1.4; P<0.001)와 1.38배(OR 1.38; P<0.001) 증가했다. 이와 달리 과거 복용군은 폐렴 위험이 의미 있게 상승하지 않았다(OR 1.11; 95% CI 0.96~1.27).
아울러 최근 속효성 벤조디아제핀을 복용한 환자군의 폐렴 위험은 2.06배로, 전체 환자 중 가장 높았다(OR 2.06; 95% CI 1.35~3.13).
연령에 따른 폐렴 위험은 65세 미만이 65세 이상보다 높았으나, 고령에서의 위험도 상당해 주의가 필요했다. 결과에 따르면, 벤조디아제핀군 중 65세 미만의 폐렴 위험은 1.8배(OR 1.8; P<0.001), 65세 이상은 1.29배(OR 1.29; P<00.001)) 높았다.
이는 환자군 표본 크기에 따라 벤조디아제핀 관련 폐렴 위험이 달라질 수 있기에, 향후 연령에 따른 벤조디아제핀의 폐렴 위험을 명확하게 하기 위한 추가 연구가 필요하다는 게 연구팀의 전언이다.
이와 함께 벤조디아제핀 계열 약물에 따라서는 디아제팜, 로라제팜, 테마제팜, 조피클론 복용 시 폐렴 위험이 감지됐다. 클로르디아제폭시드와 클로나제팜은 유의미한 연관성이 없었다.
반드시 필요한 환자에게만 벤조디아제핀 처방해야
Sun 교수는 논문을 통해 "임상에서는 벤조디아제핀 치료로 환자가 얻을 수 있는 혜택과 위험을 평가해야 한다. 환자가 폐렴 위험요인을 가지고 있다면 처방에 주의가 필요하다"며 "향후 환자가 복용하는 약, 동반질환 등과 같은 개별적인 환자 특징을 고려해 벤조디아제핀과 폐렴의 상관관계를 분석한 대규모 연구가 진행돼야 한다"고 제언했다.
이번 연구에 참여하지 않은 캐나다 토론토의대 Nicholas Vozoris 교수는 "벤조디아제핀은 다양한 이상반응을 가지고 있으며, 최근 폐렴 위험을 높인다는 보고가 나오고 있다"면서 임상에서는 환자에게 벤조디아제핀을 처음 처방할 경우 치료로 인해 발생할 수 있는 잠재적인 이상반응을 고려해 치료를 결정해야 한다. 벤조디아제핀이 반드시 필요한 환자에게만 약물을 처방해야 한다"고 조언했다.

